단축키
Prev이전 문서
Next다음 문서
단축키
Prev이전 문서
Next다음 문서
추상적인
배경
주요우울장애와 범불안장애는 캐나다에서 가장 흔히 진단되는 정신질환 중 하나입니다. 둘 다 높은 사회적, 경제적 부담과 관련이 있습니다. 주요우울장애와 범불안장애의 치료는 약리학적, 심리적 중재로 구성됩니다. 일반적으로 사용되는 세 가지 심리적 개입은 인지행동치료(CBT), 대인관계 치료, 지지치료입니다. 이 보고서의 목적은 주요우울장애 및/또는 범불안장애가 있는 성인의 치료를 위한 이러한 유형의 치료법의 효과와 안전성을 평가하고, 구조화된 심리치료(CBT 또는 대인관계 치료)의 비용 효율성을 평가하는 것이었습니다. 공공 자금 지원을 받는 구조화된 심리 치료의 예산 영향을 계산하고, 주요 우울 장애 및/또는 일반 불안 장애가 있는 사람들의 경험을 더 잘 이해합니다.
행동 양식
주요 우울 장애 및/또는 범불안장애가 있는 성인 외래환자의 CBT, 대인관계 치료 또는 지지 요법을 일반 치료, 대기자 명단 통제 또는 약물 요법과 비교한 체계적인 검토를 위해 2016년 10월 27일에 문헌 검색을 수행했습니다. 우리는 개인 또는 그룹 CBT(구조화된 심리치료의 대표적인 형태)의 비용 효율성을 결정하기 위해 주요 우울 장애로 일차 진단을 받은 18~75세 성인 외래환자 코호트를 위한 개인 수준 상태 전환 확률 모델을 개발했습니다. 일반적인 진료와 비교하여 우리는 또한 온타리오 주에서 공적으로 자금을 지원받는 구조화된 심리 치료의 5년 예산 영향을 추정했습니다. 마지막으로, 우리는 주요 우울 장애 및/또는 범불안 장애가 있는 사람들을 인터뷰하여 그들의 상태가 일상 생활에 미치는 영향과 심리 치료를 포함한 다양한 치료 옵션에 대한 경험을 더 잘 이해했습니다.
결과
대인 치료는 일반적인 치료와 비교하여 치료 후 주요 우울 장애 점수(표준화 평균 차이[SMD]: 0.24, 95% 신뢰 구간[CI]: -0.47 ~ -0.02)를 감소시켰고 주요 우울 장애 환자의 재발/재발(상대 위험도)을 감소시켰습니다. [RR]: 0.41, 95% CI: 0.27–0.63). 일반 치료와 비교하여 지지 요법은 주요 우울 장애 점수(SMD: 0.58, 95% CI: 0.45–0.72)를 개선하고 주요 우울증 환자의 치료 후 회복(교차비[OR]: 2.71, 95% CI: 1.19–6.16)을 증가시켰습니다. 무질서. 일반 치료와 비교한 CBT는 주요 우울 장애 환자의 반응 증가(OR: 1.58, 95% CI: 1.11–2.26) 및 회복(OR: 3.42, 95% CI: 1.98–5.93) 및 재발/재발 감소(RR: 0.68) , 95% CI: 0.65–0.87]). 범불안장애 환자의 경우 CBT는 치료 후 증상을 개선하고(SMD: 0.80, 95% CI: 0.67–0.93), 치료 후 임상 반응을 개선하고(RR: 0.64, 95% CI: 0.55–0.74), 삶의 질을 향상시켰습니다. 점수(SMD: 0.44, 95% CI: 0.06–0.82). 치료 후 회복(OR: 1.98, 95% CI: 1.11–3.54)과 평균 주요 우울 장애 증상 점수(가중 평균 차이: -3.07, 95% CI: -4.69 ~ -1.45)에서 유의한 차이가 있었습니다. 개인 대 그룹 CBT. 우리가 조사한 체계적인 검토에서는 심리치료 제공자에 대한 세부 정보가 거의 보고되지 않았습니다.
기본 사례의 확률적 비용-효용 분석에서 일반 치료와 비교하여 그룹 및 개인 CBT 모두 생존율 증가와 관련이 있었습니다. 0.11 QALY(품질 조정 수명 연수)(95% 신뢰 구간[CrI]: 0.03–0.22) 및 각각 0.12 QALY(95% CrI: 0.03–0.25).
의사가 아닌 사람이 제공한 그룹 CBT는 할인 비용의 가장 작은 증가와 관련이 있었습니다: $401(95% CrI: $1,177 ~ 1,665). 의사가 제공한 그룹 CBT, 비의사가 제공한 개별 CBT 및 의사가 제공한 개별 CBT는 $1,805(95% CrI: 65–3,516), $3,168(95% CrI: 889–5,624) 및 $5,311( 95% CrI: 2,539-8,938). 해당 증분 비용 효율성 비율(ICER)은 비의사가 제공한 그룹 CBT에서 가장 낮았고($3,715/QALY 획득), 의사가 제공한 개별 CBT에서 가장 높았습니다($43,443/QALY 획득). 최고의 전략 순위를 매긴 분석에서 비의사가 제공한 개인 CBT 대 그룹 CBT의 ICER은 QALY당 $192,618였습니다. 의사가 아닌 사람이 제공하는 그룹 CBT가 일반 진료에 비해 비용 효율적일 확률은 QALY당 $20,000를 초과하는 모든 지불 의향 임계값에 대해 95% 이상이었고, QALY당 $100,000 임계값에서 의사가 제공한 개별 CBT의 경우 약 88%였습니다. .
우리는 향후 5년 동안 일반적인 치료에 구조화된 심리 치료를 추가하면 다양한 요인에 따라 6,800만 달러에서 5억 2,900만 달러의 순 예산 영향을 미칠 것으로 추정했습니다. 우리는 또한 2021년까지 온타리오 주에서 주요 우울 장애(단독 또는 일반 불안 장애와 결합)가 있는 모든 성인에게 구조화된 심리 치료를 제공하려면 그룹 치료를 제공하려면 약 500명의 치료사가 필요할 것으로 추산했으며, 개인 치료를 제공하려면 2,934명의 치료사가 필요할 것으로 추정했습니다. 요법.
우리와 대화를 나눈 주요 우울 장애 및/또는 범불안 장애가 있는 사람들은 심리 치료가 효과적이라고 보고했지만, 적시에 효과적인 심리 치료를 찾는 데 방해가 되는 많은 장벽을 경험했다고 보고했습니다. 참가자들은 자신이 받는 심리치료 유형을 더 자유롭게 선택할 수 있기를 원한다고 보고했습니다.
결론
일반적인 치료와 비교하여 CBT, 대인관계 치료 또는 지지 요법을 통한 치료는 치료 후 우울증 증상을 크게 감소시킵니다. CBT는 범불안장애 환자의 치료 후 불안 증상을 크게 감소시킵니다.
일반적인 치료와 비교할 때, 구조화된 심리치료(CBT 또는 대인관계 치료)를 통한 치료는 주요 우울 장애 및/또는 범불안 장애가 있는 성인에게 비용 대비 좋은 가치를 나타냅니다. 가장 저렴한 옵션은 비의사에 의해 제공되는 그룹 구조화된 심리치료로, 이 치료로 가장 많은 혜택을 얻을 수 있는 사람들(즉, 그룹 치료에 잘 참여하지 않거나 이를 고수하지 않는 환자)을 위해 비의사 또는 의사가 제공하는 개별 구조화된 심리치료를 선택적으로 사용합니다.
목적
이 건강 기술 평가에서는 주요 우울 장애 및 범불안 장애 치료를 위한 인지 행동 치료(CBT), 대인 관계 치료 및 지지 요법의 효과, 안전성, 비용 효율성, 예산 영향 및 환자 경험을 조사하여 다음 사항을 결정했습니다. 치료법은 공공 자금으로 지원되어야 합니다.
배경
건강 상태
주요우울장애는 질병으로 인한 장애 측면에서 전 세계적으로 두 번째로 큰 건강 관리 문제입니다. 1 주요우울장애의 본질적인 특징은 하나 이상의 주요우울 삽화가 발생한다는 것입니다. 주요우울 삽화는 하루 중 대부분, 거의 매일 우울한 기분이 특징으로 최소 2주 동안 지속되고/또는 모든 또는 거의 모든 활동에 대한 관심이나 즐거움이 현저하게 감소하는 기간으로 정의됩니다. 2 주요우울장애 진단을 받으려면 동일한 2주 이내에 정신장애 진단 및 통계 매뉴얼 (DSM) 제5판에 설명된 주요우울 삽화 기준에서 5가지 이상의 증상을 경험해야 합니다. -5). 삼
범불안장애는 여러 정신적(정신적) 증상과 신체적(신체적) 증상을 동반할 수 있는 지속적이고 과도하며 통제하기 어려운 걱정을 특징으로 하는 만성(지속적으로 재발하는) 불안 장애입니다. 4 이는 높은 비율의 동반질환(한 번에 두 가지 이상의 상태를 가짐)과 관련이 있으며, 범불안장애 환자의 68%는 적어도 하나의 다른 정신 질환(대개 우울증, 다른 불안 장애 또는 약물 사용 장애)을 앓고 있다고 보고합니다. ). 4
현재 우울증 및 불안 장애의 분류는 DSM-5 또는 국제 질병 및 관련 건강 문제 분류(ICD-10) 정신 및 행동 장애 분류의 10차 개정판을 기반으로 합니다. 5
임상적 필요성 및 대상 인구
캐나다의 주요우울장애 평생 유병률은 10.8%입니다. 연간 및 1개월 유병률 추정치는 각각 4.0% 및 1.3%입니다. 2 우울증은 결근과 몸이 좋지 않을 때 출근하는 동안의 생산성 저하를 통해 직업 기능에 영향을 미칩니다. 2 직업적 장애가 많은 관심을 받고 있는 반면, 우울증은 육아, 가사 등 개인 활동을 수행하는 능력에도 부정적인 영향을 미칩니다. 미국의 한 연구에 따르면 주요우울장애가 있는 사람들은 개인 활동보다 직장에서 더 나은 성과를 낼 수 있는 것으로 나타났습니다. 6
급성 주요우울 장애(진단 후 첫 3개월 동안)의 치료는 대개 약리학적 중재(선택적 세로토닌 재흡수 억제제, 세로토닌-노르에피네프린 재흡수 억제제, 삼환계 항우울제를 포함한 약물)와 심리적 중재(대화 요법)로 구성됩니다. 항우울제 처방은 지난 20년 동안 증가했는데, 이는 주로 선택적 세로토닌 재흡수 억제제라고 불리는 새로운 유형의 항우울제와 기타 새로운 약물의 개발로 인해 증가했습니다. 7 항우울제는 계속해서 주요 우울 장애 치료의 중심이 되지만 부작용과 의존 가능성에 대한 환자의 우려로 인해 순응률은 부분적으로 낮게 유지되고 있습니다. 또한, 조사 결과에 따르면 환자들은 항우울제 치료보다 심리적 개입을 더 선호하는 것으로 나타났습니다. 7 따라서 심리치료는 주요우울장애에 대한 대안적 또는 추가적인 개입을 제공할 수 있습니다. 7
주요우울장애는 본질적으로 만성(3개월 이상 지속) 및 삽화성(별도의 에피소드로 구성됨)입니다. 이는 초기 단계(즉, 급성 및 지속 단계, 각각 약 3개월 지속)와 유지 단계(약 6~24개월 지속, 평균 9~12개월)로 구성됩니다. 2 , 8 – 10 급성 및 지속 단계의 치료 목표는 증상의 완화(감소 또는 제거)와 심리사회적 기능(주요우울장애가 발병하기 전에 경험했던 심리적, 사회적 기능 수준으로의 복귀)을 회복하는 것입니다. ). 2 유지기 치료의 목표는 증상의 재발을 예방하는 것입니다. 2
캐나다의 일반 인구에서 범불안장애의 1년 유병률은 약 1~3%이고, 평생 유병률은 약 6%입니다. 4 범불안장애 환자는 일생 동안 질병의 여러 사건을 경험할 수 있으며, 이러한 사건은 업무, 교육 및 사회적 상호 작용에 영향을 미치는 다양한 장애와 관련될 수 있습니다. 4
범불안장애의 일차 치료법은 약물(예: 선택적 세로토닌 재흡수 억제제, 세로토닌-노르에피네프린 재흡수 억제제, 삼환계 항우울제, 항불안제 및 기타 약물)로 구성됩니다. 4 항우울제는 1차 치료법(시도한 첫 번째 치료 유형)이며 반추적인 걱정(지속적인 부정적인 생각)과 동반된 우울증 증상을 치료하는 추가 이점이 있습니다. 4 진정 및 항불안 효과가 있는 벤조디아제핀은 과거에 광범위하게 사용되었습니다. 그러나 장기간 사용하면 내성과 의존성이 발생할 가능성이 있기 때문에 현재 대부분의 지침에서는 범불안장애의 경우 벤조디아제핀을 2~4주 이상 처방하지 않도록 권장하고 있습니다. 4
부작용에 대한 환자의 우려로 인해 심리치료는 범불안장애에 대한 대안 또는 추가 개입으로 간주될 수 있는 치료 옵션입니다. 11
검토 중인 건강 개입
주요우울장애와 범불안장애 치료를 위한 심리치료의 세 가지 일반적인 유형은 인지행동치료(CBT), 대인관계 치료, 지지치료입니다. 12
왕립 호주 및 뉴질랜드 정신과 의사 협회는 구조화된 심리 치료를 "명확한 목표를 가지고 미리 계획되고 특정 기간 내에 사용되는 정의된(종종 수동화된) 심리 기술을 사용하여 정신적 또는 정서적 질병을 치료하는 것"으로 정의합니다. 13 협회에 따르면, 환자는 최소 한 달에 한 번씩 개별적으로 또는 소그룹으로 치료 제공자로부터 진료를 받아야 합니다. 13 CBT와 대인관계 치료는 구조화된 심리치료로 간주되지만 지지치료는 그렇지 않습니다. 13
인지 행동 치료는 환자가 특정 부정적인 자동 사고, 태도, 기대 및 신념이 슬픔과 불안의 감정에 어떻게 영향을 미치는지 인식하도록 돕는 데 중점을 둡니다. 12 환자는 과거에 어렵거나 고통스러운 경험을 다루기 위해 발전했을 수 있는 이러한 사고 패턴을 어떻게 식별하고 변경하여 불행을 줄일 수 있는지 배웁니다. 12
대인관계 치료는 만족스러운 관계를 수립하고 유지하는 데 있어 문제를 식별하고 해결하는 데 중점을 둡니다. 12 이러한 문제에는 상실 처리, 삶의 변화, 갈등, 사회적 상황에서의 편안함 증가 등이 포함될 수 있습니다. 12
지지 요법(비지시적 지지 요법이라고도 함)은 일반적으로 성찰, 공감적 경청, 격려와 같은 치료사의 기본 대인 관계 기술에 의존하는 구조화되지 않은 요법입니다. 이는 치료사가 환자의 문제와 우려 사항에 초점을 맞춰 적극적으로 경청하고 지원을 제공하는 것 외에는 어떤 치료 전략에도 참여하지 않는 심리 치료로 정의되었습니다. 14 장기적인 어려움보다는 현재의 문제에 더 초점을 맞춥니다. 12 전반적인 목표는 환자의 불편함을 줄이고 현재 상황에 대처할 수 있도록 돕는 것입니다. 12 , 14
온타리오 상황
온타리오 주에서는 정신과 의사나 심리치료 교육을 받은 기타 의사가 제공하는 심리치료에 대해 공공 자금이 지원됩니다. 기타 규제를 받고(즉, 등록된) 훈련을 받은 의료 전문가(예: 간호사, 작업 치료사, 심리학자, 심리 치료사, 사회 복지사)가 제공하는 서비스는 정부 지원 병원, 진료소 또는 병원에서 서비스가 제공되는 경우 환자에게 무료로 제공될 수 있습니다. 대행사. 12 그러나 많은 무료 서비스에는 긴 대기자 명단이 있습니다. 기타 무료 서비스에는 직원 지원 프로그램, 지역 사회 진료소, 지원 그룹, 조난 전화 및 방문 센터가 포함됩니다.
등록된 심리학자 또는 개인 진료의 심리치료사가 제공하는 치료는 공공 자금 지원을 받지 않습니다. 그러나 비용은 민간 보험이나 직장 보장으로 충당될 수 있습니다. 단, 그러한 개인 보험이나 직장 보험은 전액을 보장하지 않거나 특정 유형의 치료사에게만 보장을 제공할 수 있습니다. 12
미국에서의 지위
미국에서 메디케어 프로그램은 외래 정신 건강 서비스와 다음 전문가 방문을 보장합니다 15 :
-
정신과 의사 또는 기타 의사
-
임상 심리학자
-
임상사회복지사
-
임상간호사 전문의
-
간호사 숙련자
-
의사 보조
Medicare는 배정을 수락한 의료 전문가가 제공하는 경우에만 상담 또는 치료를 보장합니다. 이는 의료 전문가가 (a) Medicare에서 직접 비용을 지불하고; (b) Medicare가 해당 서비스에 대해 승인한 지불 금액을 수락합니다. (c) Medicare 공제액 및 공동보험료 이상의 금액을 환자에게 청구하지 않습니다. 15
다음 과 같은 여러 요인에 따라 환자가 치료비를 지불해야 하는 특정 금액에 대한 주의 사항이 있습니다 .
-
환자가 가질 수 있는 기타 보험
-
의료 전문가가 청구하는 금액
-
제공업체가 할당을 수락하는지 여부
-
치료가 제공되는 시설의 유형
-
환자가 치료를 받는 장소
의료 전문가는 환자가 Medicare에서 보장하는 것보다 더 자주 치료를 받도록 권장할 수 있습니다. 15 또는 Medicare가 보장하지 않는 서비스를 추천할 수도 있습니다. 이런 경우에는 환자가 치료비의 일부 또는 전부를 부담해야 할 수도 있습니다. 15
임상적 증거
연구 질문
-
주요 우울 장애가 있는 성인 환자와 범불안 장애가 있는 성인 환자의 결과를 개선하는 데 있어서 인지 행동 치료(CBT), 대인 관계 치료, 지지 요법의 효과와 안전성은 무엇입니까?
-
개인 치료와 그룹 치료의 효과와 안전성은 무엇입니까?
-
심리치료와 무치료 또는 대기자 명단 관리의 효과와 안전성은 무엇입니까?
-
약물요법을 포함하거나 포함하지 않는 정신요법과 약물요법만을 포함하는 정신요법의 효과와 안전성은 무엇입니까?
-
의사와 비의사 제공자가 제공하는 심리치료의 효과와 안전성은 무엇입니까?
행동 양식
연구 질문은 주제 영역의 전문가, 최종 사용자 및/또는 지원자와의 협의를 통해 Health Quality Ontario에서 개발되었습니다. 우리의 방법론적 접근 방식은 온타리오 보건 품질의 보건 기술 평가 방법 및 프로세스 가이드와 일치합니다. 16
문헌검색
2016년 10월 27일에 문헌검색을 실시하여 2000년 1월 1일부터 검색일까지 출판된 연구를 검색하였다. 우리는 Ovid 인터페이스를 사용하여 다음 데이터베이스를 검색했습니다: Cochrane Central Register of Controlled Trials, Cochrane Database of Systematic Reviews, Database of Abstracts of Reviews of Effects(DARE), Embase, Health Technology Assessment, MEDLINE, National Health Service Economic Evaluation Database( NHSEED) 및 PsycINFO. 우리는 EBSCOhost 인터페이스를 사용하여 CINAHL(Cumulative Index to Nursing & Allied Health Literature)을 검색했습니다.
검색 전략은 의학 사서가 통제된 어휘(예: 의학 주제 표제)와 관련 키워드를 사용하여 개발했습니다. 체계적인 검토, 메타 분석 및 건강 기술 평가로 검색을 제한하기 위해 방법론적 필터가 사용되었습니다. 최종 검색 전략은 전자 검색 전략의 동료 검토(PRESS) 체크리스트를 사용하여 동료 검토를 거쳤습니다. 17 데이터베이스 자동 경고는 CINAHL, Embase, MEDLINE 및 PsycINFO에서 생성되었으며 의료 기술 평가 검토 기간 동안 모니터링되었습니다.
우리는 보건 기술 평가 기관 웹사이트와 PROSPERO 체계적 검토 레지스트리에 대한 표적 회색 문헌 검색을 수행했습니다. 모든 검색어를 포함한 문헌 검색 전략은 부록 1을 참조하세요 .
문학심사
한 명의 검토자가 초록을 검토했으며, 자격 기준을 충족하는 연구에 대해 전문 기사를 얻었습니다. 또한 검색을 통해 확인되지 않은 추가 관련 연구에 대한 참고문헌 목록을 조사했습니다.
포함 기준
-
영어 전문 간행물
-
2000년 1월 1일부터 2016년 10월 27일 사이에 발표된 연구
-
무작위 대조 시험만을 체계적으로 검토
-
CBT, 대인관계 치료, 지지요법을 받은 주요우울장애 또는 범불안장애 성인 외래환자에 대한 연구
-
주요 우울 장애 및/또는 일반 불안 장애에 대한 정의 또는 진단 기준을 보고하는 연구(즉, DSM-3, DSM-4, DSM-5 또는 ICD-10 기준 또는 기타 검증된 진단 도구를 기반으로 함)
-
일반 진료, 대기자 명단 관리 또는 약물요법의 비교
제외 기준
-
동물 및 시험관 연구
-
체계적인 검토가 아닌 연구
-
아동이나 청소년(18세 이하) 또는 노인(65세 이상)에 대한 연구
-
산후 우울증, 양극성 장애, 기분 저하, 계절성 정서 장애, 정신병 장애, 약물 또는 알코올 의존 관련 우울증에 초점을 맞춘 연구
-
비전통적인 CBT(예: 마음챙김 CBT), 전화 기반 CBT, 컴퓨터 기반 CBT 또는 인터넷 기반 CBT를 조사하는 연구
-
관련 데이터를 추출할 수 없는 연구(예: "정신치료"에 대한 결과가 특정 유형의 정신치료를 설명하지 않고 보고되거나 "우울 장애" 또는 "불안 장애"에 대한 결과가 주요 우울 장애 또는 일반화에 대한 구체적인 분류 없이 보고됨) 불안장애 각각)
관심 결과
-
우울증이나 불안 증상의 완화
-
성공적인 급성 치료 후 재발 예방
-
치료에 대한 반응(예: 기준선보다 증상이 ≥ 50% 감소)
-
부작용
-
삶의 질
데이터 추출
연구 특성에 대한 관련 데이터를 추출했습니다. 편견 위험 항목; 표준화된 데이터 형식을 사용하는 인구, 개입, 비교, 결과 및 시간(PICOT) 기준. 이 양식은 다음에 대한 정보를 수집했습니다.
-
출처(예: 인용 정보, 연락처 세부정보, 연구 유형)
-
방법(즉, 연구 설계)
-
결과(즉, 측정된 결과, 각 결과에 대한 참가자 수, 결과 정의 및 정보 출처, 측정 단위, [척도에 대한] 상한 및 하한, 결과가 평가된 시점)
통계 분석
이 검토는 체계적인 검토의 결과만 보고합니다. 우리는 1차 연구에 대한 분석을 수행하지 않았습니다.
증거의 질
우리는 체계적 검토를 평가하기 위한 측정 도구(AMSTAR)를 사용하여 체계적 검토의 방법론적 품질을 평가했습니다. 18 AMSTAR 분석에 대한 자세한 내용은 부록 2를 참조하세요 .
전문가 상담
2016년 12월 주요우울장애 및 범불안장애 치료를 위한 CBT 활용, 대인관계치료, 지지치료에 대해 전문가 상담을 구하였습니다. 자문위원에는 심리학, 정신의학, 가정의학 전문 분야의 의료 전문가가 포함되었습니다. 전문 자문가의 역할은 증거의 맥락을 파악하고 주요 우울 장애 및 범불안장애 치료를 위한 CBT, 대인관계 치료, 지지 요법 사용에 대한 조언을 제공하는 것이었습니다. 그러나 본 보고서에 표현된 진술, 결론 및 견해가 반드시 자문을 받은 전문가의 견해를 대변하는 것은 아닙니다.
결과
문헌검색
데이터베이스 및 회색 문헌 검색을 통해 2000년 1월 1일부터 2016년 10월 27일 사이에 출판된 1,759개의 인용이 나왔습니다(중복 항목 제거 후). 우리는 잠재적으로 관련성이 있는 기사를 식별하기 위해 제목과 초록을 검토하고 추가 평가를 위해 이러한 기사의 전문을 얻었습니다. 13개의 체계적인 검토가 포함 기준을 충족했습니다. 추가 관련 연구를 식별하기 위해 포함된 연구의 참고 문헌 목록과 기타 출처를 직접 검색했습니다.
그림 1임상 증거 검토를 위한 체계적 검토 및 메타 분석을 위한 선호 보고 항목(PRISMA)의 흐름도를 제시합니다.
주요우울장애에 대한 일반적인 치료와 인지행동치료의 비교
우울증 증상, 치료 반응 및 완화
3개의 체계적인 검토에서는 환자가 CBT를 받은 후 일반 치료와 비교하여 주요 우울 장애 증상에 대한 결과를 보고했습니다. 20 – 22
2016년에 Cuijpers 등은 주요 우울 장애의 급성 치료에 대한 CBT의 효과를 대조군(대기자 명단, 일반 치료 또는 알약 위약)과 비교하여 체계적으로 검토했습니다(63건의 무작위 대조 시험, 보고되지 않은 환자 수). 20 전반적으로 CBT는 대조군에 비해 CBT를 받은 환자의 평균 주요 우울 장애 증상 점수를 유의하게 감소시켰습니다(SMD: 0.75, 95% CI: 0.64–0.87]). 20
Cuijpers 등은 Cochrane 편향 위험 도구를 기반으로 63개 연구 중 11개가 높은 품질로 평가되었다고 보고했습니다. 20 주목할 만한 점은 저자들이 출판 편향을 분석한 결과 주요 우울 장애 연구의 약 14%가 출판에서 누락된 것으로 추정했다는 것입니다. 따라서 풀링된 효과 크기는 SMD 0.75에서 SMD 0.65(95% CI: 0.53–0.78)로 떨어졌습니다. 20
Cuijpers 등이 검토한 연구 중 CBT 제공자에 대해 보고된 연구는 없습니다. 20
Linde 등은 주요 우울증 장애가 있는 1차 진료 환자를 대상으로 일반 치료 또는 위약과 비교하여 심리치료의 효과를 확인하기 위해 메타 분석을 실시했습니다. 21 저자들은 대면 CBT에 대한 7개의 무작위 대조 시험(N = 518)에 대한 분석을 수행했습니다. 메타 분석에는 Cuijpers et al.의 체계적 검토에도 포함된 5개의 연구 23 – 27 이 포함되었습니다. 20 대조군과 비교하여 치료 후 주요 우울 장애 증상 점수의 표준화된 평균 차이는 통계적으로 유의미하여 CBT가 선호되었습니다: -0.30(95% CI: -0.48 ~ -0.13).
Linde 등은 또한 CBT를 선호하는 반응에 대한 통계적으로 유의미한 통합 추정치(우울증 척도에서 ≥ 50% 점수 감소로 정의됨)와 CBT에 대해 통계적으로 유의하지 않은 완화에 대한 통합 추정치(고정 역치 미만의 증상 점수로 정의됨)를 보고했습니다. 일반적인 관리를 통해(각각 OR: 1.58, 95% CI: 1.11–2.26 및 OR: 1.49, 95% CI: 0.90–2.46). 21
저자들은 Cochrane 편향 위험 기준에 따라 체계적 검토에서 임상시험의 전반적인 질을 낮음으로 평가했습니다. 21 심리 치료를 받는 그룹의 일반적인 치료 및 공동 개입(예: 약물 치료)에 대한 개입 세부 정보 보고가 부족한 경우가 많았습니다. 21
포함된 연구에 포함된 치료 제공자는 상담사, 간호사, 정신과 의사, 심리학자, 심리치료사, 치료사 등 다양했습니다. 21
Churchill et al22은 주요 우울장애 치료를 위한 심리치료를 체계적으로 검토하고 일반치료와 CBT에 대한 분석을 수행하였다. 분석에 포함된 20개 연구 중 424 , 25 , 27 , 28 개 연구 는 Cuijpers et al.의 최신 체계적 검토에도 포함되었습니다. 20 전반적으로 치료 후 회복에는 유의미한 차이가 있었습니다(12개 연구, N = 654; OR: 3.42, 95% CI: 1.98–5.93). 22 치료 후 회복은 Beck Depression Inventory에서 10점 미만 또는 Hamilton Depression Rating Scale에서 6점 미만으로 표시되는 것처럼 환자가 더 이상 임상적으로 의미 있는 우울증 수준을 갖지 않는 것으로 간주되는 것으로 정의되었습니다. 저자는 또한 CBT를 받은 환자와 일반적인 치료를 받은 환자의 평균 주요 우울 장애 증상 점수에서 유의한 차이가 있음을 발견했습니다(20개 연구, N = 748; SMD: -1.0, 95% CI: -1.35 ~ -0.64). 22
Churchill 등은 또한 개인 대 그룹 CBT에 대한 결과를 보고했습니다. 22 전반적으로, 치료 후 회복(6개 연구, N = 234; OR: 1.98, 95% CI: 1.11–3.54)과 평균 주요 우울 장애 증상 점수(8개 연구, N = 283; 가중 평균 차이[ WMD]: −3.07, 95% CI: −4.69 ~ −1.45]) 개인 대 그룹 CBT를 받은 환자의 경우. 22
저자는 내부 타당성에 대한 낮은 점수와 방법론의 부적절한 보고로 인해 Cochrane 편향 위험 도구를 기반으로 전반적인 증거 품질을 낮게 평가했습니다. 22
CBT 제공자에 대해 Churchill 등이 검토한 연구는 보고되지 않았습니다. 22
재발
3개의 체계적인 검토에서는 환자가 일반적인 치료와 비교하여 CBT 치료를 받은 후 주요 우울 장애의 재발에 대한 결과를 보고했습니다. 29 – 31
Biescheuvel-Leliefeld 등은 관해 중인 환자의 재발 또는 재발률을 줄이는 데 있어 일반적인 치료나 항우울제와 비교하여 심리적 중재의 효과를 체계적으로 검토했습니다. 29 일반적인 진료는 일상적인 임상 관리, 평가만, 치료 없음 또는 대기자 명단으로 정의되었습니다. 재발 및 재발은 1차 연구 연구자에 의해 정의되었습니다. 그 예로는 우울증 척도의 역치 점수를 초과하고 임상 평가를 기반으로 진단 우울증 상태의 변화를 입증하는 것이 포함됩니다. 저자들은 또한 CBT에 대한 16개의 무작위 대조 시험(N = 529)에 대한 하위 집합 분석을 수행했습니다. 29
CBT는 일반 치료(RR: 0.68, 95% CI: 0.65–0.87)에 비해 재발 또는 재발 위험을 유의하게 감소시켰지만 항우울제(RR: 0.79, 95% CI: 0.61–1.02)와 비교해서는 그렇지 않았습니다. 29
저자들은 1차 연구에서 관해, 회복, 재발 및 재발에 대한 정의가 다양하기 때문에 GRADE(Grading of Recommendations Assessment, Development, and Evaluation) 기준에 따라 전반적인 증거의 질을 낮음으로 평가했습니다. 29
Biescheuvel-Leliefeld 등이 검토한 연구 중 CBT 제공자에 대해 보고된 연구는 없습니다. 29
Clarke 등은 주요 우울 장애(완전 또는 부분 관해로 정의됨)에서 회복된 사람들을 대상으로 대조군(일반적인 치료, 임상 관리 또는 항우울제로 정의됨)과 비교하여 비약리학적 중재의 효과를 확인하기 위해 메타 분석을 실시했습니다. . 30 저자들은 또한 CBT에 대한 9개의 무작위 대조 시험(N = 853)에 대한 하위 집합 분석을 수행했습니다. 체계적인 검토에는 Biescheuvel-Leliefeld 등의 메타 분석에도 포함된 3개의 무작위 대조 시험 32 – 34 이 포함되었습니다. 29
12개월 및 24개월에 CBT를 받은 환자에서 새로운 주요 우울 장애 발병 위험이 대조군에 비해 유의하게 감소했습니다(RR: 0.75, 95% CI: 0.64–0.89 및 RR: 0.72, 95% CI). : 각각 0.57~0.91, 30
저자들은 GRADE 기준에 따라 전반적인 근거의 질을 낮음으로 평가했습니다. 30
Clarke 등이 검토한 연구에서는 CBT 제공자에 대해 보고하지 않았습니다. 30
Guidi 등은 31 이전 항우울제 치료 과정에 성공적으로 반응한 주요 우울증 장애 환자의 치료에서 일반적인 치료 또는 임상 관리와 비교하여 CBT의 효과를 체계적으로 검토했습니다. (일반적인 진료와 임상적 관리의 차이점은 기술되지 않았습니다.) 유효성은 주요우울장애의 재발 또는 재발률 측면에서 평가되었습니다. Guidi 등이 검토한 모든 13개 연구(N = 1,410) 31 는 Biescheuvel-Leliefeld 등 29 및/또는 Clarke 등 의 검토에도 포함되었습니다 . 30 일반적인 치료 또는 임상 관리와 비교하여 CBT의 재발 또는 재발에 대한 전체 통합 위험 비율은 통계적으로 유의미하여 CBT를 선호했습니다(0.78; 95% CI: 0.67–0.91).
저자들은 메타 분석에 포함된 연구의 방법론적 품질이 높다고 보고했습니다. 그러나 연구 품질을 평가하는 방법은 보고하지 않았습니다. 31
Guidi 등이 검토한 연구에서는 CBT 제공자에 대해 보고하지 않았습니다. 31
부작용
이 결과는 체계적 검토에서 보고되지 않았습니다.
삶의 질
이 결과는 체계적 검토에서 보고되지 않았습니다.
주요우울장애에 대한 약물요법 단독 치료와 약물요법 유무에 따른 인지 행동 치료 비교
우울증 증상, 치료 반응 및 완화
3개의 체계적 문헌고찰에서는 주요 우울 장애 치료에 대해 약물요법만 사용한 경우와 CBT 및 약물요법을 받은 환자의 치료 반응에 대한 결과를 보고했습니다. 35 – 37
Karyotaki 등은 주요 우울 장애 환자의 급성 및 유지 치료 모두에서 정신 요법 단독 또는 약물 단독 요법과 비교하여 약물 요법과 정신 요법 병용의 효과(반응률로 측정)를 체계적으로 검토했습니다. 저자는 또한 CBT에 대한 하위 집합 분석을 수행했습니다. 35
급성기 치료의 경우, 무작위 배정 후 최대 6개월까지만 CBT와 비교하여 CBT와 약물요법 병용의 반응률에 유의미한 차이가 없었습니다(5개 비교, 보고되지 않은 환자 수; OR: 1.51, 95% CI: 0.79-2.86) ) 및 무작위 배정 후 최대 1년(4개 비교, 보고되지 않은 환자 수; OR: 1.48, 95% CI: 0.59–3.71). 35 그러나 6개월까지만 CBT와 약물치료 병용을 약물치료와 비교했을 때 반응률에 유의한 차이가 있었다(6개 비교, 보고되지 않은 환자 수; OR: 3.02, 95% CI: 1.74-5.25). 무작위 배정 후 최대 1년(4개 비교, 보고되지 않은 환자 수; OR: 3.37, 95% CI: 1.38–8.21). 35
유지 단계 치료의 경우, CBT와 약물요법의 결합과 CBT 단독에 대한 데이터는 없습니다. 35 무작위 배정 후 최대 6개월까지만 CBT와 약물 요법의 병용을 약물 요법과 비교했을 때 반응률에 유의한 차이가 있었습니다(4개 비교, 보고되지 않은 환자 수; OR: 1.79, 95% CI: 1.19–2.70). 35 무작위 배정 후 1년이 넘은 시점의 응답률에 대한 데이터는 없습니다. 35
저자는 Cochrane 편향 위험 도구를 기반으로 전반적인 증거의 질을 낮음으로 평가했습니다. 35
Karyotaki 등이 검토한 연구에서는 CBT 제공자에 대해 보고하지 않았습니다. 35
Amick 등은 2세대 항우울제(선택적 세로토닌 재흡수 억제제 및 세로토닌-노르에피네프린 재흡수 억제제를 포함하여 가장 일반적으로 처방되는 항우울제 계열)의 효과(반응 및 완화율로 측정)를 결정하기 위한 메타 분석 연구를 단독으로 실시했습니다. CBT 단독 및 2세대 항우울제 단독 대 주요우울장애 치료를 위한 2세대 항우울제와 CBT의 조합. 36 반응은 우울증 심각도가 50% 이상 감소한 것으로 정의되었으며 관해는 개별 임상시험의 저자가 정의했습니다. 36
2세대 항우울제만 사용했을 경우와 CBT만 비교했을 때 관해(3건의 임상시험, 위험비: 0.98, 95% CI: 0.73~1.32), 반응(5건의 임상시험, 위험비: 0.91, 95% CI: 0.77~1.07) 또는 전체 치료 중단(4건의 임상시험, 위험비: 1.00, 95% CI: 0.55~1.81). 36
2세대 항우울제만 2세대 항우울제와 CBT 병용요법과 비교했을 때, 저자들은 완화에 유의한 차이가 없음을 발견했습니다(1건의 임상시험, 위험 비율: 1.06, 95% CI: 0.82-1.38). 반응(1건의 임상시험; 위험 비율: 1.03, 95% CI: 0.85–1.26); 또는 전반적인 치료 중단(1건의 임상시험; 위험비: 0.77, 95% CI: 0.37-1.60). 36
저자는 의료 연구 및 품질 기관의 증거 기반 실습 센터 프로그램의 방법 지침을 기반으로 전반적인 증거 강도를 낮음으로 평가했습니다. 36
Amick 등이 검토한 연구에서 치료 제공자는 제공자 유형, 교육 및 경험 측면에서 다양했습니다. 36
Cuijpers 등은 주요 우울 장애 환자를 대상으로 약물 치료(지속 또는 중단)와 후속 지속 치료가 없는 급성기 CBT의 효과를 체계적으로 검토했습니다. 37 일차 결과는 치료에 반응하고 건강을 유지한 환자의 수였습니다(추적 관찰 6~18개월 동안 치료 반응이 유지되는 것으로 정의됨). 37 전체적으로 저자들은 9개의 연구를 식별했습니다(N = 506; CBT의 경우 n = 271; 약물요법의 경우 n = 235). 37
추적 기간 동안 약물 치료를 계속하는 급성기 약물 치료와 비교한 급성기 CBT(지속 치료 없음)의 경우 1년 결과에 유의미한 차이가 없었습니다(5개 연구; OR: 1.62, 95% CI: 0.97-2.72). . 37
추적 기간 동안 중단된 급성기 약물요법과 비교하여 급성기 CBT(지속 치료 없음)의 경우 1년 결과에 유의미한 차이가 있어 CBT를 선호했습니다(8개 연구; OR: 2.61, 95% CI: 1.58). –4.31). 37
저자들은 Cochrane의 편향 위험 도구에 따라 전반적인 증거의 질을 높음으로 평가했습니다. 37
Cuijpers 등이 검토한 연구 중 CBT 제공자에 대해 보고된 연구는 없습니다. 37
재발
이 결과는 체계적 검토에서 보고되지 않았습니다.
부작용
이 결과는 체계적 검토에서 보고되지 않았습니다.
삶의 질
이 결과는 체계적 검토에서 보고되지 않았습니다.
범불안장애에 대한 일반적인 치료와 인지 행동 치료의 비교
불안 증상, 치료 반응 및 완화
3개의 체계적 문헌고찰에서는 범불안장애 치료에 대한 일반적인 치료와 비교하여 환자가 CBT를 받은 후 치료 반응에 대한 결과를 보고했습니다. 11 , 20 , 38
2016년에 Cuijpers 등은 불안 장애 환자의 급성 치료에 대한 CBT의 효과(불안 증상 감소로 측정)를 대조군(대기자 명단, 일반 치료 또는 알약 위약)과 비교하여 체계적으로 검토했습니다. 20 범불안장애에 대한 하위 집합 분석이 수행되었습니다(31개 연구, 보고된 환자 수 없음). 전반적으로 평균 범불안장애 증상 점수는 대조군에 비해 CBT에 의해 유의하게 감소했습니다(SMD: 0.80, 95% CI: 0.67–0.93). 20
저자는 Cochrane의 편향 위험 도구를 기반으로 31개 연구 중 9개를 높은 품질로 평가했습니다. 20 주목할 점은 저자들이 출판 편향을 분석한 결과 범불안장애 연구의 약 1/4이 누락된 것으로 추정했다는 것입니다. 이러한 누락된 연구를 조정한 후 효과 크기는 SMD 0.80에서 SMD 0.59(95% CI: 0.44–0.75)로 감소했습니다. 그러나 이 결과는 결과의 통계적 유의성을 바꾸지 않았습니다. 20
Cuijpers 등이 검토한 연구 중 CBT 제공자에 대해 보고된 연구는 없습니다. 20
2014년에 Cuijpers 등은 일반 불안 장애가 있는 사람들을 대상으로 심리 치료와 대조군(대기자 명단, 일반적인 치료 또는 알약 위약)의 효과를 확인하기 위한 연구를 메타 분석했습니다. 38 저자들은 또한 CBT에 대한 하위 집합 분석을 수행했습니다(28개 비교, 보고되지 않은 환자 수). 우리는 이 2014년 분석에 포함된 연구와 2016년 Cuijpers et al의 체계적 검토에 포함된 연구(위에 설명됨) 20 사이에 중복이 있음을 확인했습니다 . 그러나 2016년 체계적 검토에서 보고된 CBT 하위 집합 비교 내 연구는 해당 출판물에 고유한 것입니다. 38 전반적으로, 대조군과 비교하여 CBT 치료를 받은 사람들의 치료 후 평균 범불안장애 증상 점수에는 유의미한 차이가 없었습니다(SMD: 0.90, 95% CI: 0.75–1.05). 38
저자들은 Cochrane 편향 위험 도구를 기반으로 2014년 체계적 검토에 포함된 연구의 전반적인 품질을 낮음으로 평가했습니다. 38 저자들은 중재의 전반적인 질이 연구마다 다양하다고 언급했습니다(예: 모든 심리 치료 제공자가 표준 매뉴얼을 사용하여 보고한 것은 아니며 CBT를 포함한 치료 구성 요소 및 치료 매뉴얼 준수에 대한 제한된 정보가 제공되었습니다). 38
저자들은 범불안장애에 대한 심리치료 연구에 관한 문헌이 많은 연구에서 동일한 표준 치료 매뉴얼이 사용되는 주요 우울증 장애에 대한 문헌과 현저히 다르다고 덧붙였습니다. 38
저자는 하위 집합 분석에 대한 출판 편향을 보고하지 않았습니다.
Cuijpers 등이 검토한 연구 중 CBT 제공자에 대해 보고된 연구는 없습니다. 38
2007년 Hunot 등은 범불안장애 환자 치료를 위한 일반적인 치료 또는 대기자 명단과 비교하여 CBT의 효과를 체계적으로 검토했습니다. 11 주요 결과에는 치료 후 임상 반응(8개 연구, N = 334) 및 일반 불안 장애 증상 감소(12개 연구, N = 350)가 포함되었습니다. 11 일반 치료 또는 대기자 명단에 비해 CBT를 선호하는 임상 반응 및 일반 불안 장애 증상 감소에 유의한 차이가 있었습니다(RR: 0.64, 95% CI: 0.55–0.74 및 SMD: -1.00, 95% CI: -1.24 각각 -0.77]). 11 범불안장애 증상 반응의 감소 결과에 포함된 12개 연구 중 7개 39 ~ 45개 연구도 Cuijpers et al.의 메타 분석에 포함되었습니다. 20
저자는 또한 개별 CBT(9개 연구) 및 그룹 CBT(4개 연구)에 대해 일반적인 치료 또는 대기자 명단과 비교하여 하위 집합 분석을 수행했습니다. 11 개인 또는 그룹 CBT의 환자는 일반 치료 또는 대기자 명단에 있는 환자보다 훨씬 더 많은 임상 반응을 달성했습니다(각각 RR: 0.63, 95% CI: 0.51–0.76 및 RR: 0.66, 95% CI: 0.54–0.82). 11 마찬가지로 범불안장애 증상에서도 CBT를 선호하는 유의한 차이가 있었습니다(개별 CBT: SMD: -0.98, 95% CI: -1.32 ~ -0.65; 그룹 CBT: SMD: -1.02, 95% CI: -1.35 ~ -0.69]). 11
Hunot 등은 Cochrane Handbook에 설정된 기준에 따라 포함된 연구에 대해 전반적으로 중간 정도의 비뚤림 위험이 있다고 보고했습니다. 11
저자는 연구에서 치료 제공자가 다양했으며 임상 심리학자로 설명되었다고 보고했습니다. 박사, 상급 또는 고급 수준의 CBT 치료사; "경험이 풍부한 치료사"; 또는 "치료사". 11
재발
이 결과는 체계적 검토에서 보고되지 않았습니다.
부작용
이 결과는 체계적 검토에서 보고되지 않았습니다.
주요우울장애에 대한 일반적인 치료와 대인관계 치료의 비교
우울증 증상, 치료 반응 및 완화
2건의 체계적인 검토에서는 일반적인 치료와 비교하여 대인관계 치료로 치료한 후 우울증 증상이 감소한 결과를 보고했습니다. 21 , 46
Jakobsen 등 46 은 4개의 무작위 대조 시험(N = 553)에 대한 메타 분석을 실시했으며 일반 치료에 비해 대인관계 요법으로 치료받은 급성 주요 우울 장애 환자의 우울증 증상이 유의하게 감소했다고 보고했습니다. 이러한 감소는 Hamilton Depression Rating Scale 및 Beck Depression Inventory의 점수를 기반으로 했습니다(평균 차이: -3.53[95% CI: -4.91 ~ -2.16, P < .0001] 및 -3.09[95% CI: -5.35 ~ -0.83, P = .007]). 저자들은 또한 대인관계 치료군과 일반 치료군에서 관해를 경험하지 못한 환자(해밀턴 우울증 평가 척도 점수 < 8로 정의)의 수가 유의하게 감소했다고 보고했습니다(OR: 0.36, 95% CI: 0.24). –0.55). 46
저자들은 체계적 검토의 모든 시험이 Cochrane 편향 위험 기준에 따라 비뚤림 위험이 높다고 보고했습니다. 46
Jakobsen 등이 검토한 연구에서는 대인관계 치료 제공자에 대해 보고하지 않았으며 일반적인 치료의 정의는 연구마다 다양했습니다(예: 표준 치료, 임상 관리). 46
Linde 등은 주요 우울증 장애가 있는 1차 진료 환자를 대상으로 일반 치료 또는 위약과 비교하여 심리치료의 효과를 확인하기 위해 메타 분석을 실시했습니다. 21 저자들은 또한 대인관계 치료에 대한 2개의 무작위 대조 시험(N = 305)에 대한 메타 분석을 수행했습니다. Jakobsen 등의 메타 분석에는 무작위 대조 시험 47 도 포함되었습니다. 46
대인요법을 받은 환자의 치료 후 주요우울장애 점수의 표준화된 평균 차이는 대조군과 비교하여 -0.24(95% CI: -0.47~-0.02)로, 이는 대인요법이 대조군에 비해 우울증 증상을 유의하게 개선했음을 나타냅니다.
저자들은 또한 반응(우울증 척도 점수 ≥ 50% 감소로 정의) 및 관해(고정 임계값 미만의 증상 점수로 정의)(OR: 1.28 [95% CI: 0.80–2.05] 및 OR:)에 대한 통합 추정치를 보고했습니다. 1.37 [95% CI: 0.81~2.34]). 21 이러한 결과는 대인관계 치료와 일반 치료 사이에 반응이나 완화 측면에서 유의미한 차이가 없음을 나타냅니다.
저자는 Cochrane 편향 위험 기준에 따라 전반적인 증거의 질을 낮음으로 평가했습니다. 21
Linde 등이 검토한 연구에서 치료 제공자는 상담사, 간호사, 정신과 의사, 심리학자, 심리치료사, 치료사 등 다양했습니다. 21 ('심리치료사'와 '치료사' 사이에 구분이 없었습니다.) 심리 치료를 받는 그룹의 일반적인 치료 및 공동 중재(예: 약물 요법)에 대한 중재 세부 사항에 대한 보고가 부족한 경우가 많았습니다. 21
2001년에 Churchill et al22은 주요 우울장애 치료에 대한 일반적인 치료와 비교하여 심리 치료에 대한 체계적인 검토를 실시했습니다. 저자들은 또한 대인관계 치료에 대한 1개의 무작위 대조 시험 47 (N = 185)에 대한 하위 집합 분석을 수행했습니다. 이 단일 시험은 Linde et al, 21 Biesheuvel-Leliefeld et al, 29 및 Jakobsen et al, 46 의 메타 분석에도 포함되었기 때문에 이 연구의 세부 사항은 여기에서 논의되지 않습니다.
재발
2건의 체계적인 검토에서는 환자가 일반적인 치료와 비교하여 대인관계 치료를 받은 후 주요 우울 장애의 재발에 대한 결과를 보고했습니다. 29 , 30
Biescheuvel-Leliefeld 등은 관해 중인 환자의 재발 또는 재발률을 줄이는 데 있어 일반적인 치료나 항우울제와 비교하여 심리적 중재의 효과를 체계적으로 검토했습니다. 29 일반적인 진료는 일상적인 임상 관리, 평가만, 치료 없음 또는 대기자 명단으로 정의되었습니다. 재발 및 재발은 1차 연구 연구자에 의해 정의되었습니다. 그 예로는 우울증 척도의 역치 점수를 초과하고 임상 평가를 기반으로 진단 우울증 상태의 변화를 입증하는 것이 포함됩니다. 저자는 또한 대인관계 치료에 대한 3개의 무작위 대조 시험(N = 142)에 대한 하위 집합 분석을 수행했습니다. 체계적인 검토에는 Jakobsen 등 46 및 Linde 등 의 메타 분석에도 포함된 1개의 무작위 대조 시험 47 이 포함되었습니다. 21
대인관계 치료는 일반 치료(RR: 0.41, 95% CI: 0.27–0.63)에 비해 재발 또는 재발 위험을 유의하게 감소시켰지만 항우울제(RR: 0.83, 95% CI: 0.50–1.38)와 비교해서는 그렇지 않았습니다. 29
저자들은 1차 연구에서 완화, 회복, 재발 및 재발에 대한 다양한 정의로 인해 GRADE 기준에 따라 재발에 대한 전반적인 증거의 질을 낮음으로 평가했습니다. 29
Biescheuvel-Leliefeld 등이 검토한 연구에서는 대인관계 치료 제공자에 대해 보고하지 않았습니다. 29
Clarke 등은 주요 우울증 장애에서 회복된 환자의 대인관계 치료에 대한 3개의 무작위 대조 시험(N = 342)에 대한 메타 분석을 실시하여 대조군(일반적인 치료, 임상 관리 또는 항우울제로 정의됨)과 비교하여 그 효과를 확인했습니다. (완전 또는 부분 관해 상태로 정의됨) 30 하나의 무작위 대조 시험 48이 Biescheuvel-Leliefeld 등의 메타 분석에 포함되었습니다. 29
12개월 후, 대인관계 치료를 받은 환자는 대조군에 비해 주요 우울 장애의 새로운 발병 위험이 유의하게 감소했습니다(RR: 0.78, 95% CI: 0.65–0.95). 30 24개월 시점에 대인관계 치료를 받은 환자들은 대조군에 비해 새로운 에피소드 발생 위험 측면에서 유의미한 차이가 없었습니다(RR: 0.92, 95% CI: 0.81-1.05). 30
저자들은 GRADE 기준에 따라 재발에 대한 전반적인 증거의 질을 낮음으로 평가했습니다. 30
Clarke 등이 검토한 연구에서는 대인관계 치료 제공자에 대해 보고하지 않았습니다. 30
부작용
이 결과는 체계적인 검토에서 거의 보고되지 않았습니다.
Jakobsen 등은 메타 분석에 포함된 4개 연구 중 149개가 부작용을 보고했다고 밝혔 습니다. 이는 평소대로 치료를 받은 집단에서 치료 종료 후 입원하는 경향이 높았으나 통계적으로 유의하지는 않았다. 46
삶의 질
이 결과는 체계적 검토에서 보고되지 않았습니다.
주요우울장애에 대한 일반적인 치료와 지지요법 비교
우울증 증상, 치료 반응 및 완화
우리는 환자가 주요 우울 장애 치료를 위해 일반적인 치료와 비교하여 지지 요법을 받은 후 우울 증상의 변화에 대한 결과를 보고한 2개의 체계적인 검토를 확인했습니다. 14 , 22
Cuijpers 등은 주요 우울 장애 환자를 대상으로 대조군(일반적인 치료 또는 대기자 명단)(18개 연구, N = 899) 또는 약물 요법(4개 연구, N = 408)과 비교하여 지지 요법의 효과를 확인하기 위해 메타 분석을 실시했습니다. 14
일반적인 치료 또는 대기자 명단 대조와 비교하여 지지 요법은 우울증 증상을 크게 개선했습니다(SMD: 0.58, 95% CI: 0.45–0.72). 그러나 저자들은 지지 요법과 약물 요법 사이에 유의미한 차이가 없음을 발견했습니다(SMD: -0.18, 95% CI: -0.59 ~ 0.23). 14
저자들은 Cochrane 편향 위험 도구에 따라 증거의 전반적인 품질을 낮음으로 평가했습니다. 14
Cuijpers 등이 검토한 연구에서 보고된 지지 요법 제공자는 간호사, 정신과 의사, 심리학자, 사회복지사, 상담 전문가, 훈련받은 비전문가 등 다양했습니다. 14
Churchill 등은 주요우울장애 치료를 위한 심리치료를 체계적으로 검토하고 지지요법에 대한 일반적인 치료와 비교 분석을 수행했습니다. 22 이 분석에 포함된 4개 연구 중 24 , 50 – 52 3개 연구 24 , 50 , 51 도 Cuijpers et al의 2016년 체계적 검토에 포함되었습니다. 14 전반적으로 치료 후 회복에는 유의미한 차이가 있었습니다(4개 연구, N = 118; OR: 2.71, 95% CI: 1.19–6.16]). 22 치료 후 회복은 Beck Depression Inventory에서 10점 미만 또는 Hamilton Depression Rating Scale에서 6점 미만으로 표시되는 것처럼 환자가 더 이상 임상적으로 의미 있는 우울증 수준을 갖지 않는 것으로 간주되는 것으로 정의되었습니다. 저자들은 또한 일반적인 치료에 비해 지지 요법을 받은 환자의 증상이 유의하게 감소한 것을 발견했습니다(4개 연구, N = 123; SMD: -0.42, 95% CI: -0.78 ~ -0.06]). 22
저자들은 내부 타당성에 대한 낮은 점수와 방법론의 부적절한 보고로 인해 Cochrane 편향 위험 도구를 기반으로 전반적인 증거의 질이 낮다고 보고했습니다. 22
Churchill 등이 검토한 연구에서는 지지 요법 제공자에 대해 보고하지 않았습니다. 22
부작용
이 결과는 체계적 검토에서 보고되지 않았습니다.
논의
인지 행동 치료
인지행동치료와 일반치료 비교
주요 우울 장애 치료를 위한 CBT에 대한 세 가지 메타 분석에서는 CBT가 일반적인 치료에 비해 치료 후 우울증 증상을 유의하게 감소시키는 것으로 나타났습니다. 20 – 22
세 가지 메타 분석에서는 일반적인 치료와 비교하여 CBT 치료 후 주요 우울 장애의 치료 후 재발에 대한 결과를 보고했습니다. 29 – 31 전반적으로 3개의 리뷰에서는 CBT가 일반적인 치료에 비해 재발 또는 재발 위험을 크게 줄인 것으로 결론지었습니다. 29 – 31
범불안장애 치료에 대한 CBT에 대한 두 가지 메타 분석에서는 CBT가 일반적인 치료에 비해 치료 후 불안 증상을 유의하게 감소시키는 것으로 나타났습니다. 11 , 20
부작용에 대해 보고된 체계적인 검토는 없습니다.
범불안장애 치료를 위한 CBT에 대한 체계적인 검토에서는 삶의 질을 평가했습니다. 11 CBT를 받은 환자와 일반적인 치료를 받은 환자 사이의 평균 삶의 질 점수 차이는 CBT에 비해 유의미했습니다. 11
체계적 검토 내에서 전반적인 증거의 질은 일반적으로 낮은 것으로 보고되었습니다. 그 이유에는 대조군에 사용되는 항우울제가 "평상시와 같은 치료" 및 "임상 관리"로 다양하게 설명되어 있습니다. 회복, 재발, 재발 및 관해에 대해 다양한 정의가 제공됩니다. 환자와 치료 제공자의 눈을 멀게 하는 부족; 분석에서 제외된 여러 연구에서는 치료를 시작하지 않았거나 나중에 중단한 환자를 무작위로 배정했습니다.
Cuijpers 등은 증상 감소와 관련하여 CBT와 일반적인 치료에 대한 메타 분석을 수행했습니다. 20 그들은 출판 편향에 대한 증거를 평가하고 주요 우울 장애 연구의 약 14%와 일반 불안 장애 연구의 25%가 메타 분석에서 누락된 것으로 추정했습니다. 그러나 그들은 이것이 통합된 요약 추정치의 통계적 유의성을 변경하지 않았다고 보고했습니다. 20 Driessen 등은 우울증에 대한 심리적 중재에 관한 문헌의 출판 편향을 조사한 결과, 약물치료와 마찬가지로 일반적으로 발표된 문헌에서도 심리적 중재의 효능이 과대평가되었다고 결론을 내렸습니다. 54 저자들은 두 치료법 모두 효과적이지만 출판된 문헌에서 제안하는 정도까지는 아니라고 말했습니다. 54 결과적으로 Driessen 등은 자금 지원 기관과 저널이 결과 보고 편향을 탐지하고 교정할 수 있도록 원본 프로토콜과 연구의 원시 데이터를 모두 보관해야 한다고 제안합니다. 54
Cuijpers 등은 범불안장애 연구에서 CBT의 질에 대해 논평하면서 모든 정신치료 제공자가 표준 매뉴얼을 사용하여 보고한 것은 아니며 CBT를 포함한 치료 구성요소 및 치료 매뉴얼 준수에 대한 제한된 정보가 제공되었음을 발견했습니다. 38 저자들은 범불안장애에 대한 심리치료 연구에 관한 문헌이 많은 연구에서 동일한 표준 치료 매뉴얼이 사용되는 주요 우울증 장애에 대한 문헌과 현저하게 다르다고 덧붙였습니다. 38
체계적인 검토에서는 CBT 제공업체에 대한 세부 정보를 거의 보고하지 않았습니다. 그런 경우에는 공급자 유형에 차이가 있었습니다.
약물요법 단독과 약물요법 유무에 따른 인지 행동 치료 비교
주요 우울증 장애의 급성 치료에 대해 Karyotaki 등은 무작위 배정 후 최대 6개월 및 최대 1년에만 CBT와 비교하여 CBT와 항우울제 병용의 반응률에 유의미한 차이가 없다고 보고했습니다. 35
Amick 등은 주요 우울 장애 치료를 위한 CBT와 비교하여 2세대 항우울제를 체계적으로 검토한 결과 반응률이나 완화율에서 유의미한 차이가 없음을 발견했습니다. 36
Cuijpers 등은 주요 우울 장애 환자를 대상으로 급성기 CBT(지속 치료 없음)와 급성기 약물요법(추적 기간 동안 약물요법을 계속함)을 비교한 결과 결과에 유의미한 차이가 없음을 발견했습니다(반응한 환자 수로 측정). 치료를 받고 건강을 유지했습니다) 1년 추적 관찰 결과입니다. 37 그러나 급성기 CBT(지속 치료 없음)를 추적 기간 동안 중단한 급성기 약물요법과 비교했을 때 1년 결과에 유의한 차이가 있어 CBT가 더 선호되었다. 37
체계적인 검토에서는 부작용이나 삶의 질에 대해 보고하지 않았습니다.
2건의 체계적 검토에서 전반적인 근거의 질은 일반적으로 낮은 것으로 보고되었습니다. 35 , 36 그러나 Cuijpers 등은 그들이 검토한 증거의 전반적인 질이 일반적인 성인 우울증에 대한 심리치료에 대한 연구의 질과 비교하여 "상대적으로 높다"고 생각했습니다. 37
이러한 체계적인 검토에서는 치료 제공자에 대한 세부 정보가 거의 보고되지 않았습니다.
대인관계 치료
주요우울장애 치료를 위한 대인관계 치료에 대한 두 가지 메타 분석에서는 대인관계 치료가 일반적인 치료에 비해 치료 후 우울증 증상을 유의하게 감소시키는 것으로 나타났습니다. 21 , 46
체계적 고찰에서 전반적인 근거의 질은 지속적으로 낮은 것으로 보고되었습니다. 주목할 점은 심리학 연구에서 고품질 근거를 제공하는 것이 타당성이 어렵고, 품질에 영향을 미치는 문제는 무작위 대조 시험의 맥락에서 쉽게 다루어지지 않는다는 것입니다. 22 예를 들어, 개별 치료사의 특성은 통제될 수 없으며, 치료적 만남의 성격을 절대적인 정밀도로 측정할 수도 없습니다. 22
치료 제공자에 대한 체계적인 검토는 거의 보고되지 않았습니다.
우리는 포함 기준에 맞는 범불안장애 치료를 위한 대인관계 치료에 대한 체계적인 검토를 확인하지 못했습니다.
지지 요법
주요우울장애 치료를 위한 지지요법에 대한 두 가지 메타 분석에서는 지지요법이 일반적인 치료에 비해 치료 후 주요우울장애 증상을 유의하게 감소시키는 것으로 나타났습니다. Cuijpers 등은 주요우울장애 환자의 우울증 증상을 줄이는 데 있어서 지지요법과 약물요법 사이에 유의미한 차이가 없음을 발견했습니다. 14 Churchill 등은 지지 요법과 일반적인 치료를 선호하는 치료 후 회복에 상당한 차이가 있음을 발견했습니다. 22
부작용과 삶의 질은 체계적 검토에서 보고되지 않았습니다.
대인관계 치료와 마찬가지로, 체계적 검토에서 근거의 전반적인 질은 대인관계 치료에 대해 논의된 것과 유사한 이유, 내부 타당성에 대한 낮은 점수 및 방법론의 부적절한 보고에 근거하여 지속적으로 낮은 것으로 보고되었습니다. 22
치료 제공자에 대한 체계적인 검토는 거의 보고되지 않았습니다.
우리는 포함 기준과 일치하는 범불안장애 치료를 위한 지지 요법에 대한 체계적인 검토를 확인하지 못했습니다.
이 체계적 검토의 한계
체계적인 검토에는 다음과 같은 제한 사항이 적용됩니다.
-
이 분석에는 1차 연구는 포함되지 않았습니다. 우리는 체계적인 리뷰만을 포함했습니다.
-
중재는 일반적인 치료나 약물치료와 비교되었습니다. 심리적 개입은 서로 직접적으로 비교되지 않았습니다.
-
장거리 또는 컴퓨터/인터넷 기반 심리 치료에 대한 체계적인 검토는 포함하지 않았습니다.
-
환자 집단은 성인으로 제한되었습니다. 우리는 소아 및 노인 인구를 제외했습니다.
-
우리는 주요우울장애와 범불안장애만을 고려했습니다. 우리는 다른 유형의 우울증이나 불안을 조사하지 않았습니다.
결론
주요우울장애 및 범불안장애에 대한 인지행동치료, 대인관계 치료 또는 지지요법을 일반적인 치료와 비교
-
CBT, 대인관계 요법 또는 지지 요법을 통한 치료는 주요 우울 장애의 증상을 감소시키고 치료 후 반응/회복을 증가시킵니다.
-
CBT와 대인관계 치료는 주요 우울증 장애의 재발 위험을 크게 감소시킵니다.
-
개별 CBT는 그룹 CBT에 비해 주요 우울 장애의 치료 후 회복을 크게 향상시킵니다.
-
CBT는 범불안장애의 증상을 크게 감소시키고 치료 후 반응을 증가시킵니다.
-
CBT는 범불안장애 환자의 삶의 질 점수를 크게 향상시킵니다.
주요우울장애에 대한 약물요법 단독 치료와 약물요법 유무에 따른 인지 행동 치료 비교
-
병용요법(약물요법과 CBT)은 약물요법 단독에 비해 치료 반응을 크게 향상시킵니다.
-
CBT는 두 가지 급성 중재가 종료된 후에만 약물요법에 비해 치료 반응을 크게 향상시킵니다.
심리치료 제공자에 대한 세부정보
-
우리가 조사한 체계적 검토 중 3개는 제공자 유형에 대해 보고했습니다. 이 리뷰에서는 다양한 제공업체가 설명되었습니다.
경제적 증거
연구 질문
-
주요우울장애 및/또는 범불안장애가 있는 성인의 관리를 위해 유일한 치료법으로 제공되거나 약물요법과 결합된 심리 치료(예: CBT, 대인관계 치료 또는 지지 요법)의 비용 효율성은 얼마나 됩니까?
-
주요우울장애 및/또는 범불안장애가 있는 성인의 관리에서 직접 심리 치료를 제공하기 위한 다양한 외래 진료 모델의 비용 효율성은 무엇입니까?
행동 양식
문헌검색
2000년 1월 1일부터 검색일까지 출판된 연구를 대상으로 2016년 10월 28일에 경제문헌 검색을 실시하였다. 관련 연구를 검색하기 위해 경제적 필터를 갖춘 임상 검색 전략을 사용했습니다.
데이터베이스 자동 경고는 CINAHL, Embase, MEDLINE 및 PsycINFO에서 생성되었으며 의료 기술 평가 검토 기간 동안 모니터링되었습니다. 우리는 보건 기술 평가 기관 웹사이트와 임상 시험 등록부에 대한 표적 회색 문헌 검색을 수행했습니다. 사용된 방법에 대한 자세한 내용은 임상 증거, 문헌 검색(p. 11)을 참조하십시오.
마지막으로, 체계적 검색을 통해 확인되지 않은 추가 관련 연구에 대해서는 포함된 경제 문헌의 참고 목록을 검토했습니다.
모든 검색어를 포함한 문헌 검색 전략은 부록 1 에 설명되어 있습니다 .
문학심사
한 명의 검토자가 제목과 초록을 선별했으며, 포함 기준을 충족하는 연구에 대해 전문 기사를 얻었습니다. 포함 기준을 충족하지 못한 전문 인용에 대해서는 제외 이유를 기록했습니다.
포함 기준
-
무작위 대조 시험(예: 시험 기반) 또는 의사결정 분석 모델(예: 모델 기반)을 기반으로 한 경제 분석과 함께 수행되는 영어, 개인 수준 경제 평가
-
심리치료가 필요한 주요 우울 장애 및/또는 범불안장애가 있는 성인을 대상으로 한 연구
-
CBT, 대인관계 요법 또는 지지 요법을 다른 비약리학적 요법 또는 치료 없음(예: 대기자 명단 대조)과 비교하는 연구
-
대면 CBT, 대인 치료 또는 지지 치료 제공의 다양한 모델을 비교하는 연구(예: 그룹 대 개인 치료, 의사 대 비의사 제공자)
제외 기준
-
리뷰(체계적 및 설명적), 연구 프로토콜, 지침, 컨퍼런스 초록, 논평, 편지 및 사설
-
산후 우울증 또는 동반 우울증(즉, 심혈관 질환, 치매, 당뇨병 또는 염증성 장 질환과 같은 만성 질환이 공존하는 우울증) 치료를 위한 정신 요법의 경제적 평가 또는 청소년 집단을 대상으로 수행된 연구
-
컴퓨터 프로그램이나 인터넷 기반 애플리케이션 등 컴퓨터 기반 기술을 통해 제공되는 심리치료의 경제성 평가
-
주요우울장애 또는 범불안장애 치료를 위한 협력팀 또는 단계별 치료 모델을 일반적인 치료와 비교하는 경제적 평가
-
치료 저항성 우울증이 있는 성인 입원 환자에 대한 경제 연구(2차 정신과 진료)
-
경제적 결과를 보고하지 않는 주요 우울 장애 또는 범불안 장애 치료를 위한 다양한 치료 모델을 탐색하는 타당성 연구
-
심리치료 비용을 보고하는 비비교 연구
-
질병 비용 연구
참가자 유형
관심 집단은 주요 우울 장애 및/또는 범불안 장애의 새로운 진단을 받았거나 재발한 성인(18세 이상)이었습니다.
개입 유형
우리는 다음 개입을 비교했습니다.
-
대면(대면) 심리치료(CBT, 대인관계 치료 또는 지지 요법) 대 일반 치료, 약물요법 단독 또는 약물치료와 심리치료의 결합
-
개인 대인(대면) 심리치료(CBT, 대인관계 치료 또는 지지 요법) 대 집단 심리치료(CBT, 대인 관계 치료 또는 지지 요법)
결과 측정 유형
우리는 다음과 같은 결과를 조사했습니다.
-
증분 비용
-
증분 효과 결과(예: 증분 품질 조정 수명, 장애 조정 수명)
-
증분 비용 효율성 비율
-
증분 순 이익
데이터 추출
우리는 포함된 문헌에서 다음 데이터를 추출했습니다.
-
출처(예: 이름, 위치, 연도)
-
인구 및 비교기
-
개입
-
결과(예: 건강 결과, 비용, 비용 효율성)
연구 적용 가능성 및 방법론적 품질
우리는 영국 국립 보건 의료 우수 연구소(NICE)에서 원래 개발한 경제적 평가를 위한 수정된 적용 가능성 체크리스트를 적용하여 의사 결정을 위한 확인된 각 연구의 유용성을 결정했습니다. 원본 체크리스트는 NICE의 임상 지침 개발을 알리는 데 사용됩니다. 연구 적용 가능성과 관련된 NICE 체크리스트의 질문을 유지하고 질문의 문구를 수정하여 지침에 대한 참조를 제거하고 온타리오에 맞게 만들었습니다. 적용 가능성 체크리스트의 결과와 경제 문헌 검토에 포함된 연구의 방법론적 품질에 대한 평가는 각각 부록 4 와 5 에 나와 있습니다 .
결과
문헌검색
데이터베이스 및 회색 문헌 검색을 통해 2000년 1월 1일부터 2016년 10월 28일 사이에 출판된 1,200개의 인용이 나왔습니다(중복 항목은 제거됨). 제목과 초록의 정보를 바탕으로 총 1,039개의 논문을 제외했습니다. 그런 다음 추가 평가를 위해 잠재적으로 관련성이 있는 기사 161개의 전문을 얻었습니다. 총 15개의 연구가 포함 기준을 충족했으며 온타리오 상황에 대한 연구 결과의 적용 가능성을 확립하기 위해 종합되었습니다.그림 2경제적 증거 검토를 위한 체계적인 검토 및 메타 분석을 위한 선호 보고 항목(PRISMA)의 흐름도를 제시합니다.
포함된 경제 연구 검토
15개 적격 연구 중 55 ~ 69개 14개는 CBT의 비용 효율성을 조사했고, 1개는 대인 관계 치료의 비용 효율성을 조사했으며, 58개 는 지지 요법의 비용 효율성을 조사하지 않았습니다. 9개의 연구는 무작위 대조 시험과 함께 수행된 개인 수준의 비용 효율성 분석이었습니다. 표본 크기는 참가자 93명에서 469명 사이였습니다. 57 – 60 , 62 , 64 , 66 – 68 6개의 경제성 평가는 모델 기반 비용 효율성 분석이었습니다. 55 , 56 , 61 , 63 , 65 , 69 단지 1개의 모델 기반 비용 효율성 분석으로 범불안장애 환자를 대상으로 CBT의 비용 효율성을 조사했습니다 55 ; 나머지에는 주요우울장애만 있거나 주요우울장애와 불안 증상이 모두 있는 인구가 포함되었습니다. 환자가 범불안장애로 진단되었는지 여부에 대한 연구는 없었지만 일부 환자는 불안을 느끼는 것으로 보고되었습니다. 이는 연구 전반에 걸쳐 체계적으로 기록되지 않았습니다.
전반적으로, 개인 또는 그룹 치료로 제공되거나, 유일한 치료법으로 제공되거나, 약물 치료와 결합하여 제공되는 CBT는 다양한 국가별 지불 의향 기준에서 비용 대비 좋은 가치를 나타냅니다. 네덜란드의 1개 연구( 58) 에 따르면 대인관계 치료의 비용 효율성은 불확실합니다.
두 가지 연구 질문에 맞춰 다음으로 분석 유형, 관점 및 시간 범위와 관련하여 연구 설계를 요약, 비교 및 대조합니다. 연구 인구; 비교 전략; 및 연구 결과(즉, 효과 또는 이점 및 비용). 우리는 또한 주요 비용 효율성 조사 결과를 설명합니다.표 2a,,2b,2b, 그리고and2c2c포함된 연구의 특징과 결과를 요약합니다.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
주요 우울 장애 및/또는 범불안 장애가 있는 성인 관리를 위한 인지 행동 치료의 비용 효율성
연구 설계
7개의 시험 기반 비용 효율성 분석(영국 4개, 미국 2개, 루마니아 1개) 59 , 60 , 62 , 64 , 66 – 68 및 4개의 모델 기반 비용 효율성 분석(2개는 영국) 영국, 태국 1명, 일본 1명) 61 , 63 , 65 , 69 에서는 CBT의 비용 효율성을 조사했습니다(참조:표 2a).
관점
연구 관점은 각 국가의 의료 시스템의 특징에 따라 달라졌습니다. 따라서 미국 연구는 의료보험자 관점에서 수행된 반면, 다른 연구의 대부분은 사회적 관점에서 수행되었거나 민감도 분석에 사회적 관점을 포함했습니다.
시간의 지평선
후속 조치 기간(시험 기반 비용 효율성 분석) 또는 기간(모델 기반 비용 효율성 분석)은 대부분의 연구에서 4~24개월로 짧았으므로 설명할 시간이 충분하지 않았습니다. 장애의 반복적이고 만성적인 성격.
인구
연구에는 새로 진단된 주요 우울 장애가 있는 사람들과 재발성 우울증을 경험하는 사람들로 구성된 혼합 인구가 포함되었습니다. 따라서 우리가 검토한 대부분의 비용 효율성 분석에서 이 장애는 중등도 또는 중증으로 간주되었습니다.
비교기
대부분의 연구에서는 약물요법과 결합된 CBT를 약물요법만(즉, 일반적인 치료)과 비교했습니다. CBT는 치료 첫 4개월 동안(즉, 급성기 및 지속기) 제공되었습니다. 시험 기반 비용 효율성 분석에서 총 대면 CBT 세션 수는 5,66 ~ 18,67 회 였으며 세션은 일반적으로 50~90분 동안 지속되었습니다. 모델 기반 연구에서 CBT는 매주 10~16회 세션으로 제공되었으며, 각 세션은 50~60분 동안 지속되었습니다.
결과: 효과 및 비용
모든 모델 기반 61 , 63 , 65 , 69 및 3개의 시험 기반 경제 분석, 64 , 67 , 68 에서 일반 치료에 비해 CBT의 효과는 조정된 수명 결과(즉, 질 조정 수명 [ QALY] 또는 장애 조정 수명 [DALY]). 다른 시험 기반 비용 효율성 분석에서는 기준선 대비 우울증 척도 점수의 평균 변화(즉, 증상 개선), 64 , 66 추적 조사 종료일은 59일 , 우울증이 없는 날 수입니다. 60 , 62
모든 연구에서는 일반적인 치료에 비해 CBT에 대한 임상 결과가 개선되고 QALY가 점진적으로 증가하는 것으로 나타났습니다(참조:표 2a). 예를 들어, Revicki 등은 CBT를 사용하면 일반적인 치료에 비해 우울증이 있는 총 일수가 26일 감소했다는 사실을 발견했으며( P = .05), Scott 등은 62주차에 재발률이 통계적으로 유의하게 50% 감소한 것으로 나타났습니다. 일반적인 치료와 비교하여 16회 CBT 치료를 받은 환자의 경우(평균 위험 비율: 0.51, 95% CI: 0.32–0.92). 59
시험 기반 비용-효용 분석에서 CBT는 0.05에서 0.06 사이의 QALY 증가와 관련이 있었습니다. 모델 기반 비용-효용 분석에서 이러한 증가는 중등도 주요 우울 장애의 경우 0.03~0.04 QALY, 중증 주요 우울 장애의 경우 0.08~0.11 QALY였습니다. 61 , 63 , 69
모든 연구에서 단위 비용은 적절하게 평가되었으며, 대부분의 비용 효율성 분석은 연구 중에 발생한 비용을 계산하기 위해 상향식 접근 방식을 사용했습니다. 직접 의료 비용은 다음 추정치로 계산되었습니다.
-
치료 비용(예: CBT, 약물요법)
-
CBT 전달, 후속조치, 상담에 소요되는 전문가의 시간
-
의료 직원 급여(복리후생 포함)
-
의료 서비스 이용(예: 입원 횟수, 응급실, 일반의, 정신과 의사 방문 횟수)
사회적 관점을 적용한 경우 비용에는 사회복지 서비스 비용(예: 사회복지 또는 사회 자조 서비스 비용, 가사 도우미, 취업 서비스)과 간접 비용(예: 치료에 참석하기 위한 이동 시간 비용, - 처방전 없이 구입할 수 있는 약, 개인 또는 대체 요법, 휴가로 인한 소득 손실, 장애 수당, 생산성 손실). 임상시험 기반 비용 효율성 분석에서 발생한 비용은 자원 사용 및 시간 평가를 위해 검증된 설문지를 사용하여 참가자당 수집되었습니다.
모든 연구에서는 CBT 비용을 포함하여 일반적인 치료 비용보다 더 많은 비용이 드는 전체 치료 비용을 제공했습니다. 또한 몇몇 연구에서는 세션 수와 CBT 제공자의 급여를 포함하여 CBT 사용에만 적용되는 비용을 추정했습니다. 예를 들어, Scott 등은 16개 세션의 CBT 과정을 전달하는 데 드는 평균 비용을 £1,664(1999년 £)로 추정했으며, 59 Revicki 등은 미국에서 8개 세션의 CBT 과정을 전달하는 데 드는 평균 비용을 추정했습니다. $1,844(2005년 기준). 60
비용 효율성
하나의 모델링 연구 69를 제외한 모든 연구 에서는 일반적인 치료와 비교할 때 CBT 단독 또는 약물 치료와 결합된 CBT가 다양한 국가별 지불 의향 임계값에서 비용 대비 좋은 가치를 나타내는 것으로 나타났습니다. 일반 치료보다 CBT를 선호하는 모델링 연구에서 비용 효율성 확률은 중등도 주요 우울 장애의 경우 76%~88% 범위였으며 중증 주요 우울 장애의 경우 96%가 넘었습니다(국가별 지불 의지 임계값 기준). QALY(영국)당 £30,000 61 또는 QALY(일본)당 675만 엔 63
Koeser 등의 모델 기반 비용 효율성 분석은 우리가 검토한 다른 비용 효율성 분석과 약간 다른 결과를 가져왔습니다. 69 Koeser 등은 CBT 대 약물요법의 비용 효율성 분석(지불 의향 기준 £25,000/QALY에서 20%)과 CBT와 약물요법의 병용 대 약물요법 단독(43%). 69 이러한 덜 유리한 추정은 다음과 같은 방식으로 설명될 수 있습니다. 첫째, 기본 사례 인구는 다른 연구보다 더 심하게 아팠습니다. 결과적으로 모델은 치료 없음을 일반적인 치료로 간주하지 않았습니다. 둘째, CBT 단독 또는 약물치료와 결합된 CBT의 효능은 무작위 대조 시험이 거의 포함되지 않은 베이지안 메타 분석에서 추정되었습니다. 결과적으로 점추정은 큰 불확실성과 연관되어 있었습니다. 개입 효과에 관한 이러한 불확실성은 모델 전반에 걸쳐 전파되어 증분 비용 효율성 비율의 추정치에 대한 상당한 불확실성을 초래합니다.
주요 우울증 장애가 있는 성인 관리를 위한 대인관계 치료의 비용 효율성
우리의 포함 기준을 충족한 연구 중 단 하나의 연구만이 대인 치료의 비용 효율성을 일반적인 치료(즉, 치료 없음, 정신 교육 또는 약물 치료와 결합된 정신 교육)와 비교했습니다. Bosmans 등은 주요 우울증 장애가 있는 네덜란드 성인 143명을 대상으로 5개월에 걸쳐 10회의 대인관계 치료 세션을 제공한 12개월 간의 시험 기반 비용 효율성 분석을 실시했습니다(참조:표 2b). 58 일반적인 치료(즉, 치료 없음)와 비교하여 대인관계 치료는 ζ769(95% CI: -ζ2,459 ~ ζ3,433[2003년 ζ])의 증분 비용에서 통계적으로 유의미한 증가와 관련이 있었고, 효과(평균 차이: 0.01, 95%CI: -0.08 ~ 0.10). 이러한 결과는 얻은 QALY당 ζ76,900의 증분 비용 효율성 비율에 대한 상당한 추정치, 이 추정치에 대한 상당한 불확실성, 그리고 대인 관계 치료가 허용 가능한 지불 의지 임계값에서는 비용 효과적이지 않다는 결론으로 이어졌습니다. 네덜란드에서.
대인 인지 행동 치료를 위한 외래 환자 치료 모델의 비용 효율성
연구 설계
영국의 한 개인 수준 경제 분석 57 과 호주의 두 가지 모델 기반 비용 효율성 분석 55 , 56 에서는 다양한 유형의 제공자가 제공하는 대면 CBT의 비용 효율성을 조사했습니다(표 2c). 영국 연구는 국가 심리치료 서비스 신탁의 93개 코호트 참여자로부터 얻은 데이터를 사용한 비용 최소화 분석이었습니다. 57
관점
모든 연구에서는 의료보험 지불자의 관점을 사용했습니다.
인구
개인 수준 비용 최소화 경제 분석의 연구 모집단은 주요 우울 장애가 있는 성인이었습니다. 57 모델 기반 분석의 기본 사례 집단에는 주요 우울 장애 56 , 57 또는 일반 불안 장애가 있었습니다. 55
비교기
영국 연구에서는 주 6~18회의 개인 세션으로 CBT를 제공하는 비용과 참가자 8~12명이 포함된 주 10~12회의 그룹 세션으로 CBT를 제공하는 비용을 직접 비교했습니다. 57 2개의 호주 모델 기반 비용 효율성 분석은 5개에서 7개의 개입을 비교했습니다 55 , 56 :
-
공공 및 민간 자금을 지원받는 제공자(정신과 의사 또는 심리학자)가 제공하는 CBT
-
개인 대 그룹 CBT
-
CBT 치료의 다양한 단계(급성 단계와 유지 단계)
-
치료 기간(6개월 대 5년)이 다른 약물요법(삼환계 항우울제 대 선택적 세로토닌 재흡수 억제제)
-
독서요법(급성기)
포함된 연구의 적용 가능성 및 방법론적 품질
우리는 11개의 연구가 우리의 연구 질문에 부분적으로 적용 가능하다고 간주했는데, 이는 기본 사례 모집단 및 비교 대상과 일부 유사성이 있었기 때문입니다. 주요 차이점은 짧은 추적 기간과 경증 질환 환자의 부족 또는 포함이었습니다. 그러나 캐나다나 온타리오에서는 어떤 연구도 수행되지 않았습니다. 따라서 비용 효율성 분석 결과는 의료 시스템의 차이로 인해 온타리오 상황으로 직접 변환될 수 없습니다. 부록 4에는 포함된 연구를 온타리오 의료 시스템의 맥락과 연구 목표에 적용할 수 있는 가능성이 설명되어 있습니다.
우리는 대부분의 연구에 특히 모든 중요한 건강 결과 평가, 모든 관련 비교 대상의 포함, 사용된 기간의 상대적으로 짧은 기간, 불확실성 및 그 영향에 대한 탐구 부족 측면에서 중요한 한계가 있음을 발견했습니다. 연구의 비용 효율성 추정에 대해. 부록 5에는 조사된 연구의 방법론적 한계가 요약되어 있습니다.
논의
우리의 증거 종합을 통해 CBT가 주요 우울 장애 및 범불안 장애 관리를 위해 가장 많이 연구된 심리 치료법이라는 사실이 밝혀졌습니다. 우리가 검토한 대부분의 비용 효율성 평가(9개 시험 기반 및 5개 모델 기반)에서 일반 치료와 비교했을 때 CBT 단독 또는 약물 요법과의 병용은 주요 우울증이 있는 성인에게 비용 대비 좋은 가치가 있음을 발견했습니다. 다양한 국가별 지불 의향 기준에 따른 장애 및/또는 범불안장애. 이러한 기준점에서 CBT는 중증 또는 재발성 주요 우울 장애가 있는 사람들에게 비용 효율적일 가능성이 90% 이상인 것으로 나타났습니다. 그러나 경증 주요 우울 장애 또는 범불안 장애가 있는 집단에서 구조화된 대면 CBT의 비용 효율성은 이들 집단에 대한 경제 연구가 부족하거나 컴퓨터 CBT 사용에 관한 제한적인 포함 기준으로 인해 거의 알려져 있지 않습니다.
주요 우울 장애가 있는 사람들을 위해 정기적으로 사용되는 또 다른 구조화된 심리 치료인 대인 관계 치료의 비용 효율성에 대한 증거가 부족합니다. 우리는 단지 1개의 시험 기반 연구 58를 확인했습니다 . 이는 네덜란드에서 주요우울장애 환자 143명을 대상으로 실시되었습니다. 이는 대인관계 치료가 일반적인 치료(치료 없음, 심리교육 또는 약물요법과 결합된 심리교육으로 정의)보다 더 효율적이지 않을 수 있음을 시사했습니다. 또한, 지지 요법의 비용 효율성을 조사한 경제적 평가는 없습니다.
마지막으로, 다양한 유형의 의료 전문가가 개인 또는 그룹 치료로 제공하는 CBT의 비용 효율성에 관한 제한적이고 혼합된 증거가 존재합니다. 주요 우울 장애가 있는 성인 93명을 대상으로 한 3개월 시험 기반 비용 최소화 분석에서는 개인 CBT와 그룹 CBT 간의 평균 비용에 차이가 없음을 시사한 반면, 57 2 호주 경제 연구에 따르면 그룹 CBT는 단기 또는 장기 제공되며, 공공 자금을 지원받는 심리학자들은 돈에 비해 좋은 가치를 나타냈습니다. 55 , 56
1차 경제 평가
문헌 검토에서 확인된 발표된 경제성 평가에서는 성인의 주요 우울 장애 및/또는 범불안장애 관리를 위한 유일한 치료법 또는 약물요법과의 병용 요법으로서 구조화된 심리 요법(CBT 또는 대인관계 요법)의 비용 효율성을 다루었습니다. , 그러나 캐나다나 온타리오의 관점을 취한 사람은 아무도 없었습니다. 이러한 한계로 인해 우리는 성인 외래환자의 주요 우울 장애 및/또는 범불안 장애 관리를 위해 공공 자금을 지원받고 규제를 받는 의료 전문가가 제공하는 구조화된 대면 심리 치료가 비용 대비 좋은 가치를 나타내는지 여부를 결정하기 위해 1차 경제적 평가를 실시했습니다. 온타리오 보건 및 장기요양부의 관점에서.
연구 질문
-
개인 또는 그룹 CBT와 일반적인 치료의 비용 효율성은 무엇입니까? CBT는 유일한 치료법으로 또는 약물 요법과 함께 제공되며 공공 자금을 지원받고 규제를 받는 치료사(의사 또는 비의사)가 주요 우울증 장애 및/또는 성인에게 제공합니다. 아니면 범불안장애?
행동 양식
이 보고서에 제시된 정보는 통합 보건 경제 평가 보고 표준 선언문에서 정한 보고 표준을 따릅니다. 79 우리의 방법론적 접근 방식은 캐나다 건강 기술의 경제적 평가를 위한 캐나다 보건 약물 및 기술 기관(CADTH) 지침 제4판에서 제시된 최근 권장 사항을 따르며 캐나다 80 건강 품질 온타리오의 건강 기술 평가 방법 및 프로세스와 일치합니다. 가이드. 16
분석 유형
비용 효율성 및 비용 유용성 분석을 수행했습니다. 우리의 비용 효율성 분석에서는 재발 발생당 비용 또는 입원당 예방 비용과 절감된 평생 비용을 평가했습니다. 우리의 비용-효용 분석은 QALY당 비용을 평가했습니다.
표적 집단
연구 모집단은 주요 우울 장애 단독 또는 일반 불안 장애와 함께 일차 진단을 받은 18~75세 사이의 성인 외래 환자로 새로 진단되었습니다.
주요우울장애는 일시적인 성격을 갖고 있습니다. 81 , 82 임상 실습에서 경증 주요우울장애 환자는 중등도 및 중증 주요우울장애 환자와는 다른 임상 경로를 따릅니다. 우리가 상담한 임상 전문가의 제안에 따라 우리는 9개 항목 환자 건강 설문지(PHQ-9)의 점수로 주요 우울 삽화의 기본 심각도를 정의했습니다. 이는 제5판의 9가지 진단 기준에 해당합니다. 정신 장애 진단 및 통계 매뉴얼(DSM-5). 71 , 84 – 87 경증 주요 우울 장애는 PHQ-9 점수 10~14에 해당하고, 중등도에서 중증 주요 우울 장애는 PHQ-9 점수 14 이상에 해당합니다. DSM-5 기준 외에도, 범불안장애 진단은 GAD-7이라고 하는 7개 항목 범불안장애 척도에서 10점 이상의 점수에 해당합니다. 88 불안 장애는 단독으로 존재할 수 있지만 적어도 절반의 경우에는 범불안 장애가 주요 우울 장애와 공존한다는 점은 주목할 가치가 있습니다. 89 – 91 따라서 기본 사례 분석에서 대상 인구는 주요 우울 장애와 일반 불안 장애를 모두 가진 사람들로 구성되었습니다. 시나리오 분석에서는 범불안장애가 있는 사람들만 조사했습니다.
치료 경로의 중요한 차이로 인해 우울증이 있는 일부 집단을 분석에서 제외했습니다 92 , 93 :
-
초기에 자살 위험이 높고 입원 및 2차 정신과 진료가 필요한 사람(이 경우 우울증은 치료 저항성 질환으로 간주됨)
-
우울증을 동반한 사람(예: 심혈관 질환, 만성 통증 또는 당뇨병과 같은 다른 건강 상태로 인한 우울증)
-
치매 또는 인지 장애가 있는 노인 인구
-
청소년
-
임신 중이거나 산후에 있는 사람
관점
우리는 온타리오 보건 및 장기요양부의 관점에서 이 경제 분석을 수행했습니다.
개입
인지 행동 치료
기본 사례 분석에서는 주요 우울 장애에 대해 가장 일반적으로 사용되고 연구되는 심리 치료법인 CBT의 비용 효율성을 조사했습니다. CBT는 진단 후 첫 4개월 동안 8~20회의 초기 세션을 통해 제공되는 경우가 많으며 유지 단계에서 여러 후속 세션이 제공됩니다. 89 , 90 , 94 , 95 임상의의 지속적인 대화형 참여 CBT는 구조화된 대면 치료, 원격 대화형 치료(전화, 원격 회의 또는 Skype와 같은 인터넷 기반 기술을 통해)로 제공될 수 있습니다. 또는 컴퓨터가 제공하는 자조 요법으로 사용됩니다. 71 , 84 – 87
우리의 분석은 공공 자금을 지원받고 규제를 받는(등록되고 전문적으로 훈련된) 의료 전문가(의사 또는 비의사)가 개인 또는 그룹 치료로 제공하는 CBT에 대한 구조화된 대면 접근 방식에 중점을 두었습니다. 전문가 상담을 바탕으로 기본 사례 분석에서 CBT는 주 14회 세션으로 제공되며, 개인 치료사가 제공하는 경우 1시간, 그룹 치료로 제공되는 경우 2시간 동안 지속되는 것으로 가정했습니다. 비의사 치료사의 훈련은 온타리오주의 전문 기관에 의해 규제됩니다.
또한 전문가 상담을 바탕으로 규제 대상 비의사 치료사(예: 간호사, 작업치료사, 심리학자, 심리치료사, 사회복지사)가 제공하는 CBT가 자원 시간이나 인건비(예: 급여) 측면에서 차이 없이 시행된다고 가정했습니다.
대인관계 치료
대인관계 치료는 개인별로 제공되는 경우가 많으며 6~20회에 걸쳐 진행됩니다. 96 따라서 우리는 CBT와 동일한 전달 옵션과 세션 수를 가정하여 초기 치료 단계에서 대인 치료의 비용 효율성을 검토하기 위해 시나리오 분석을 수행했습니다. 71 , 84 – 87
약물요법
심리 치료 외에도 질병 중증도에 따라 비복합 주요 우울 장애(즉, 치료 저항성이 없는 주요 우울 장애)에 대한 또 다른 일반적인 치료 옵션은 약물 요법(즉, 선택적 세로토닌 재흡수 억제제(SSRI)을 포함한 항우울제, 세르트랄린(sertraline), 세로토닌-노르에피네프린 재흡수 억제제(SNRI), 벤라팍신(venlafaxine) 등). 2 , 8 – 10 범불안장애는 비복합 주요우울장애에 사용되는 약물과 유사한 약물로 치료됩니다. 치료 저항성 주요우울장애(주요우울장애의 복잡한 형태)의 경우, 약물요법은 종종 뇌 중재 요법과 결합됩니다. 이러한 치료법의 예로는 전기경련 요법, 경두개 자기 자극 및 자기 발작 요법이 있습니다. 71 , 84 – 87
주요 우울 장애와 일반 불안 장애에 대한 치료 경로의 유사성과 많은 사람들이 주요 우울 장애와 일반 불안 장애를 모두 경험한다는 사실을 고려하여 우리의 모델링 접근 방식은 주요 우울 장애의 자연적 및 임상적 경과를 나타내는 데 중점을 두었습니다. 또한, (전문가 상담을 통해 확립된) 현재의 임상 관행에 기초하여, 주요우울장애의 첫 번째 및 재발 에피소드는 동일한 방식으로 처리됩니다. 즉, 에피소드 심각도에 따라 CBT 단독 또는 약물요법을 병행합니다.
표 3경제 모델에서 우리가 평가한 개입을 요약합니다. 중재 및 일반적인 치료 전략은 주요 우울 장애 에피소드의 심각도에 따라 달라졌습니다. 새로 진단받은 성인은 에피소드의 중증도에 따라 다양한 임상 치료 경로를 따랐습니다. 즉, 경증인지 중등도 내지 중증인지 여부입니다. 2016년 기분 및 불안 치료를 위한 캐나다 네트워크(CANMAT) 지침에 명시된 권장 사항에 따라 경증 에피소드는 CBT로만 치료되는 것으로 간주되는 반면, 경증~중등도 에피소드는 CBT와 약물 요법의 조합으로 치료되는 것으로 간주되었습니다. 2 , 8 – 10 경도 주요 우울 장애가 있는 성인의 경우 일반적인 치료는 심리 치료가 아니었고, 중등도 및 중증 주요 우울 장애가 있는 성인의 경우 일반적인 치료는 약물 요법이었습니다. 약물요법은 2016 CANMAT 지침 71 , 84 – 87 및 임상 실습(전문가 상담을 통해 확립됨) 에 따라 설트랄린의 일일 최저 복용량으로 시작되었습니다.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
관심 결과
-
유효성 결과
-
Ø 반복되는 사건의 수
-
Ø 자살로 인한 사망자 수
-
Ø 입원 건수
-
Ø 생애년(전체생존기간)
-
Ø QALY
-
-
직접 의료비
-
증분 비용 효율성 및 증분 비용 효용 비율; ICER은 비교된 2개 전략 간의 평균 예상 비용(즉, 증분 비용)의 차이를 이러한 전략 간의 평균 예상 결과(즉, 증분 효과)의 차이로 나눈 값입니다.
-
Ø 저축한 생애년당 비용
-
Ø 획득한 QALY당 비용
-
할인 및 시간 지평
2017년 CADTH 가이드라인에 따라 기본 사례 분석에서 비용과 QALY 모두에 연간 1.5%의 할인율을 적용했습니다. 80 민감도 분석에서는 할인율 5%를 사용했습니다. 모든 비용은 2017년 캐나다 달러로 표시됩니다. 97 기본 사례 분석의 기간은 5년이었습니다. 주요우울장애의 일시적인 특성으로 인해 우리는 새로 진단되고 재발하는 비복합 주요우울장애의 관리와 관련된 초기 및 후속 비용을 모두 포착할 수 있을 만큼 5년의 시간 범위가 충분히 길다고 간주했습니다.
모델 구조
우리는 주요 우울 장애의 첫 번째 에피소드로 진단받은 18세 이상의 남성과 여성의 가상 코호트에 대한 CBT 치료 옵션을 평가하기 위해 상태 전환(Markov) 확률적 미세 시뮬레이션(개인 수준) 모델을 개발했습니다. 우리의 수학적 모델은 1,000명의 가상 성인 환자 각각의 초기 에피소드의 심각도에 따라 주요 우울 장애의 임상 경과를 시뮬레이션했습니다.그림 3). 가상 환자의 초기 연령은 18~75세(평균 = 33세)였으며 절단 정규 분포에서 각 개인에 대해 별도로 추출되었습니다. 우리는 기본 사례에서 주요 우울 장애 진단 후 처음 5년 동안 전체 생존율, 질 조정 생존율, 재발 횟수, 입원 횟수, 자살로 인한 사망자 수 및 비용을 추적했습니다. 시나리오 분석의 기간은 더 길어집니다(예: 10년, 20년, 평생 또는 100세까지).
임상지침에 따르면, 주요우울장애의 경과는 초기단계(급성단계와 지속단계, 각각 약 3개월 지속)로 구성되며, 이 기간 동안 반응과 재발을 모니터링하고 목표는 관해를 달성하고 유지하는 것입니다. 이 단계(대략 6~24개월 지속, 평균 9~12개월) 동안에는 완전한 회복이 이루어지거나 완전한 주요우울 삽화가 재발할 수 있습니다. 2 , 8 – 10 DSM-5에 따르면 재발은 지속 단계에서 관해를 얻은 후에 발생하는 주요 우울 장애의 새로운 에피소드입니다. 대조적으로, 재발은 심각한 증상 없이 최소 2개월을 포함하는 완화 기간을 달성한 후 유지 단계에서 발생하는 주요 우울 장애의 새로운 에피소드입니다. 2 , 8 – 10 재발 및 재발은 또 다른 주요 우울증 삽화를 경험할 위험과 치료 변경의 잠재적 필요성에 영향을 미치기 때문에, 84 , 86 모델링 목적을 위해 초기 단계와 유지 단계 간의 구별이 필요합니다.
따라서 우리는 질병 진행의 변화를 모니터링하고 현재 임상 실습에서 수행되는 작업을 적절하게 반영하기 위해 짧은 주별 주기를 사용했습니다.
-
치료 첫 달 동안의 중퇴(및 그 결과)
-
질병 진행의 변화 또는 재발과 재발의 구별
-
초기 질병 중증도가 경증에서 중등도 또는 중증으로 변경되고 그에 따라 약물요법이 추가되는 경우
-
주요 우울증 에피소드 진단 후 첫 달 동안 CBT 또는 약물요법에 대한 반응뿐 아니라 증상이 호전되지 않거나 재발하는 경우 약물요법의 후속 변경(예: 용량 증가 또는 약물 전환)
제시된 바와 같이그림 3, 모델은 11가지 마르코프 건강 상태 간의 일련의 전환을 통해 주요 우울 장애의 과정을 시뮬레이션합니다.
-
건강상태 1: 주요우울증, 급성기, 경미한 질환
-
건강 상태 2: 주요 우울증 삽화, 급성기, 중등도 내지 중증 질환
-
건강상태 3: 주요우울 삽화, 지속기, 경미한 질병
-
건강 상태 4: 주요 우울증 삽화, 지속 단계, 중등도 내지 중증 질환
-
건강상태 5: 주요우울 삽화, 유지기, 경미한 질병
-
건강 상태 6: 주요 우울증 삽화, 유지 단계, 중등도 내지 중증 질환
-
건강상태 7: 재발성 주요우울 삽화, 경미한 질병
-
건강상태 8: 재발성 주요우울 삽화, 중등도 내지 중증 질환
-
건강상태 9 : 음, 질병은 없음
-
건강 상태 10: 복잡하고 치료에 저항하는 우울증
-
건강상태 11 : 건강상태 흡수, 사망
각 1주 주기 동안 환자는 단일 건강 상태에 머물거나 건강 상태 간에 이동할 수 있습니다. 그러나 건강 상태 11인 사망에 도달하면 환자는 더 이상 다른 상태로 전환할 수 없습니다.
초기 우울증 단계의 건강 상태는 급성기(12주), 지속기(12주), 유지기(최대 24주)로, 이 기간 동안 치료가 적용될 수 있으며, 반응, 완화, 재발, 재발이 모니터링됩니다. 이러한 초기 건강 상태는 주요 우울증 에피소드의 초기 심각도에 따라 경증 또는 중등도에서 중증으로 분류되며, 이는 급성 및 지속 단계에서 초기 에피소드의 심각도가 변경될 가능성을 허용합니다. 또한 초기에 경증 주요우울장애로 진단되었다가 중등도 또는 중증으로 진행되는 환자의 경우 CBT에 약물요법을 추가할 수 있으며, 증상이 다음과 같은 환자의 경우 설트랄린 용량을 50mg/일에서 100mg/일로 증량할 수 있습니다. 개선되지 않음(응답 없음) 증가된 용량의 설트랄린에 잘 반응하지 않는 환자는 전문가 상담 및 2016 CANMAT 지침에 따라 벤라팍신(75mg/일)으로 전환됩니다. 84
질병 진행 모니터링(일반의 또는 정신과 의사에 의한) 빈도는 초기 질병 중증도에 따라 다릅니다. 일반적으로 모니터링은 주요우울장애 진단 후 처음 4개월 동안은 2주마다, 이후 첫 1년 동안은 매월 실시됩니다.
처음 3개월 동안(즉, 급성기 동안) 가상의 환자는 중퇴할 가능성이 있으며, 그 후에는 회복(건강한 상태로 전환) 또는 악화(자살 또는 건강 상태로 전환)할 가능성이 있습니다. 복잡한 우울증 건강 상태).
환자가 완전 완화에 도달하고 유지 단계에서 안정적인 상태를 유지하는 경우 환자는 안정적인 상태를 유지하는 것으로 간주되는 건강한 상태에 진입합니다(우울증이 없고 치료를 받지 않지만 일반의의 1년에 2회 추적 관찰을 받음).
환자는 다음 건강 상태 중 하나에서 재발하는 에피소드를 경험할 가능성이 있습니다.
-
유지 관리 단계
-
건강한 상태(즉, 안정적이고 우울증이 없으며 치료를 받지 않지만 일반의에게 정기적으로 검진을 받고 있음)
-
2가지 재발성 건강 상태 중 하나(경증 또는 중등도에서 중증):
-
ㅇ 유지 단계의 건강 상태에서 재발이 발생하면 환자는 곧바로 재발성 중등도~중증 건강 상태에 진입하고 약물 치료와 결합된 새로운 CBT 과정을 시작합니다.
-
ㅇ 건강한 상태에서 재발이 발생하면 환자는 재발성 경증 건강상태 또는 재발성 중등도~중증 건강상태(각각 진입 확률이 다름)로 진입하며 새로 진단받은 환자와 동일한 치료 경로를 거친다. (즉, 가벼운 건강 상태에서만 CBT를 수행하거나 중등도 내지 중증 건강 상태에서 약물 요법과 결합된 CBT)
-
문헌 조사 결과에 따라, 우리는 이전의 주요 우울증 에피소드와 질병 발병 연령이 에피소드 재발 위험에 미치는 영향을 모델링했습니다. 우리는 또한 환자가 복합성 또는 치료 저항성 우울증으로 간주되기 전에 최대 2번의 재발성 주요 우울증 삽화를 가질 수 있으며, 이 시점에서 복합 우울증 상태로 전환되어 입원 및 이차 정신과 입원 치료를 설명한다고 가정했습니다. .
마지막으로, 온타리오 인구의 평생 확률을 기준으로 매주 환자는 모델링된 10가지 건강 상태 중 모든 원인으로 사망할 가능성이 있습니다.
주요 가정
주요 구조 모델 가정은 다음과 같습니다.
-
중퇴는 치료 첫 3개월 동안에만 발생했습니다. 이 가정은 전문가 자문을 통해 뒷받침되었으며 민감도 분석에서도 광범위하게 테스트되었습니다.
-
환자는 최대 2번의 주요 우울증 재발을 경험할 수 있으며, 그 후에는 복합 우울증 건강 상태에 들어가고 다른 유형의 치료 및 이차 정신과 치료를 고려하게 됩니다. 이러한 가정은 임상 지침, 71 , 84 , 86 , 87 문헌, 98 및 Health Quality Ontario의 주요 우울증: Care for Adults and Adolescents 품질 표준 에 의해 뒷받침되었습니다 . 95 이 모델링 가정은 구조화된 CBT의 사용이 비치료 저항성 주요 우울 장애 관리에 좋은 가치를 나타내는지 여부를 결정하려는 우리의 연구 목표와도 일치합니다.
-
CBT는 현재 임상 실무(전문가 의견을 통해 확립됨)에 따라 사건(1차) 및 재발성 주요우울 삽화에 대해 동일한 방식으로 제공되었습니다.
-
개인 및 그룹 CBT의 효능은 다양한 유형의 제공자 간에 동일했습니다.
-
자살을 시도한 사람들은 목숨을 잃었습니다.
-
환자가 주요우울장애와 범불안장애를 모두 진단받은 경우 일차진단은 주요우울장애로 하고 그에 따라 CBT(14회기)로 치료하였다.
-
범불안장애 환자의 경우, 시나리오 분석에서는 주요우울장애에 사용되는 것과 동일한 약물로 구성되었지만 CBT 세션을 10회(14회 아님)로 구성한 치료의 비용 효율성을 조사했습니다(세션 수는 전문가 상담에 따라 결정됨).
-
시간 경과에 따른 질병 진행 모니터링은 기본 사례 분석에서 보수적으로 모델링되었습니다(완전한 치료 준수 및 정신과 의사 또는 일반의의 후속 방문 시 손실이 없다고 가정). 우리는 시나리오 분석에서 이 가정을 확인했습니다.
임상 결과 및 유틸리티 매개변수
우리는 모델을 채우기 위해 다양한 입력 매개변수를 사용했습니다. 이러한 매개변수는 재발 위험에 영향을 미치는 요인(예: 질병 발병 연령, 이전 에피소드 횟수), 초기 질병의 중증도 변화를 포함하여 새로 진단되거나 재발하는 주요 우울증 에피소드의 자연 경과 및 임상 경과를 설명하는 데 사용되었습니다. (경증에서 중증의 주요 우울 장애) 및 경증에서 중등도 또는 중증 질환으로의 전환에 따른 치료 옵션의 변화. CBT와 일반 진료의 비용 효율성을 추정하기 위해 CBT의 효능, 건강 상태 유틸리티 및 비용과 관련된 매개변수로 모델을 채웠습니다.
자연사
주요우울장애의 자연사를 모델링하기 위해 전문가 자문을 통해 제공된 문헌 출처와 현재 임상 실습 데이터를 사용했습니다.표 4). 주요 우울 장애의 경증 대 중등도 및 중증 사례의 분포는 2개의 연구를 기반으로 했습니다. 74 , 99 새로 진단된 주요 우울 장애에 대해 우리는 전 세계적으로 주요 우울 장애의 부담을 조사하고 일반적으로 수행된 미국, 영국 및 호주의 전국 역학 연구 비율을 메타 분석한 Ferrari at al의 모델링 연구 데이터를 사용했습니다. 인구. 74 재발성 질환의 경우, 우리는 20년에 걸쳐 주요 우울 장애의 재발을 조사하고 사람들의 질병 중증도에 따른 주요 우울 장애의 분포를 제공한 대규모 코호트 연구(네덜란드 정신 건강 조사 및 발병률 연구[NEMESIS])의 데이터를 사용했습니다. 재발성 질병으로. 99
중도에서 중증의 주요우울장애 환자를 대상으로 한 가장 최근의 영국 모델링 분석에서 수행된 메타분석을 바탕으로 중도 탈락 확률과 CBT 단독 또는 약물치료 병행에 대한 반응 가능성을 제시했습니다. 69 중퇴 후에는 주요우울장애가 저절로 해결되거나 더욱 심각해질 수 있습니다. 복합우울증은 자살로 끝날 수도 있다.
기본 사례 분석에서 재발률은 첫 번째 또는 재발된 에피소드가 있는 1,831명의 참가자를 포함하여 23년 동안 추적 관찰한 대규모 미국 전향적 인구 기반 코호트 연구의 데이터를 사용하여 10년 생존 곡선을 기반으로 했습니다. 100 민감도 시나리오 분석에서는 NEMESIS 연구에서 보고된 20년 동안의 재발률을 사용했습니다. 99 문헌 조사 결과와 전문가 의견을 바탕으로 우리는 재발 위험이 발병 시 연령이 추가될 때마다 감소하고(RR: 0.96, 95% CI: 0.93–0.99) 100 이전 주요 우울증 에피소드가 있을 때마다 증가하는 것으로(RR: 1.18) 모델링했습니다. , 95% CI: 1.06–1.31). 101 세 번째 재발 후 환자는 복합 우울증 상태에 들어갑니다. 이 주의 입원율은 최근 발표된 온타리오 데이터를 사용하여 모델링되었습니다. 95
마지막으로, 우리 모델은 온타리오 주의 연령에 따른 배경 사망률과 주요 우울증 장애의 중증도에 따른 자살률의 차이를 설명했습니다.표 4). 자살률은 미국 식품의약국(FDA)의 2가지 임상시험 데이터 분석을 기반으로 했습니다. 102 , 103
개입 효과
임상 검토를 통해 CBT의 효능이 결정되었습니다. 여기서는 기본 사례 및 시나리오 분석을 위한 입력 매개변수를 제공한 연구에 대해 간략하게 설명합니다(표 5).
일반적인 치료와 비교한 CBT 또는 대인관계 치료의 효능은 Biescheuvel-Leliefeld 등이 실시한 16개의 무작위 대조 시험에 대한 체계적인 검토에서 파생되었습니다. 29 일반 진료는 일상적인 임상 관리, 평가만, 치료 없음 또는 대기자 명단으로 정의되었으며 경증 주요 우울 장애 환자에 대한 우리 모델의 "일반 진료" 부문에 해당합니다. 이것은 최근의 체계적인 검토였으며 방법론적 품질이 매우 우수하다고 평가되었습니다(임상 검토 참조). 또한 중요한 임상 결과 중 주요 우울 장애 재발을 조사했습니다.
우리는 Amick et al의 최근 체계적인 검토를 기반으로 약리요법(즉, 1차 치료법인 설트랄린)과 결합된 CBT의 효능을 확립했으며, 이는 매우 좋은 방법론적 품질이라고 판단했습니다. 36 , 105 저자들은 주요 우울증 장애가 있는 성인의 완전 관해 달성에 있어 2세대 항우울제와 2세대 항우울제 및 CBT 병용의 효능을 확인하기 위해 3개의 무작위 대조 시험의 데이터를 결합했습니다. 우리는 주요 우울 장애에 대한 12개의 2세대 항우울제의 효능을 비교한 117개의 무작위 대조 시험을 포함하는 Cipriani 등의 체계적인 검토와 네트워크 메타 분석을 통해 2세대 항우울제의 효능을 확립했습니다. 106
우리는 6개의 무작위 대조 시험에서 주요 우울증 에피소드 재발을 평가한 Churchill 등의 2001년 체계적 검토에서 개인 대 그룹 CBT의 효과 차이를 도출했습니다. 22 위험비를 추정하기 위해 다음과 같은 무작위 대조 시험의 체계적 검토에서 보고된 대조군 데이터로부터 계산된 주요 우울증 삽화의 평균 확률을 사용하여 보고된 승산비(1.98, 95% CI: 1.11–3.54)를 조정했습니다. Williamset al. 107
우리는 2016년에 발표된 체계적 검토를 바탕으로 일반 불안 장애에 대한 CBT 대 일반 치료의 효능을 비교했습니다. 이 체계적 검토에서는 31개 연구의 평균 일반 불안 장애 증상 점수 감소를 메타 분석하고 Hedge's g 통계 0.80(95% CI: 0.67)을 보고했습니다. -0.93). 20 이것이 본 연구에서 보고된 유일한 임상 결과이므로 범불안장애 환자의 관해를 나타내는 것으로 가정하고 권장 방법을 사용하여 위험 비율을 다시 계산했습니다. 108
마지막으로, 우리는 국립 보건원(National Institutes of Health)이 자금을 지원한 61개 보조금의 결과를 분석하여 주요 우울증 장애에 대한 심리 치료의 효과를 조사한 방법론적 연구에서 제안한 대로 출판 편향으로 인해 CBT 효과가 감소할 수 있음을 설명했습니다. 1972년과 2008년(참조:표 8, 분석). 54
상태 유틸리티
우리는 품질 조정 수명(QALY)을 계산하기 위해 각 건강 상태에 대한 삶의 질 유틸리티(가중치)를 지정했습니다. QALY는 삶의 양과 질(이환율)의 변화를 공동으로 설명하는 척도입니다. 109 효용은 건강과 관련된 삶의 질을 측정하는 것으로 특정 건강 상태에 대한 선호도를 반영합니다. 관례적으로 효용은 죽음과 가능한 최상의 건강에 고정되어 있습니다(죽음에는 효용 가중치 0이 할당되고, 완전한 건강에는 효용 가중치 1이 할당됩니다). 109 특정 건강 상태에 대한 QALY 값은 해당 건강 상태에서 소비한 시간과 해당 건강 상태에 할당된 효용을 곱하여 계산됩니다(예: 효용 가중치가 0.7인 치료되지 않은 주요 우울 장애의 1년은 QALY 0.7과 같습니다). ).
분석에 사용된 유틸리티는 다음과 같습니다.표 6. 우리는 표준 도박 방법을 사용하여 이들 중 대부분을 도출했습니다. 110 – 113 Mohiuddin과 Payne의 2014년 체계적 검토에서는 35개 연구를 조사하고 주요 우울 장애가 있는 성인에게서 도출된 효용 가치를 메타 분석했습니다. 110 우리는 이 연구에서 제시된 값을 기준으로 치료되지 않은 우울증(중증도별로 분류)에 대한 효용 값을 기반으로 했습니다. Markov 건강 상태의 "지속" 및 "유지"에 대해 우리는 심리 치료를 받는 주요 우울 장애 및 범불안 장애가 있는 성인 457명을 대상으로 한 영국 연구 114 또는 북미 70명을 대상으로 한 연구에서 도출된 치료 관련 효용 가치를 사용했습니다. 이미프라민으로 약물치료를 받고 있는 성인. 111
우리는 이전의 주요 우울증 에피소드로 인해 건강 관련 삶의 질이 저하된 것을 설명했습니다. 따라서 2개의 재발성 주요 우울증 에피소드 Markov 상태(경증 및 중등도에서 중증까지)에서 우리는 과거 경증 또는 중등도에서 중증의 주요 우울증 에피소드가 있었던 캐나다 환자에 대해 결정된 유틸리티 가중치를 사용했습니다. 112 재발성, 경증 또는 재발성, 중등도 내지 중증 주요 우울증 에피소드(< 6개월)의 급성기 동안의 효용 가치는 과거와 새로운 에피소드의 해당 심각도 수준에 할당된 가중치의 곱이었습니다(예: 연간 효용 재발성, 중등도 내지 중증 건강 상태: 0.52 × 0.67).
Markov Well Health 상태에서 환자는 안정적이고 치료를 받지 않는 것으로 가정되었습니다. Lenert 등은 "정상적인 건강"에 가까운 사람들에게 표준 도박 효용 가중치를 제공하기 위해 주요 우울 장애가 있는 295명의 환자 샘플을 사용하여 매핑 연구를 수행했습니다. 113
복합 우울증 건강 상태에서 우리는 치료의 급성 단계에서 중증 주요 우울 장애가 있는 영국의 114명의 환자에서 도출된 가중치를 할당했습니다. 115 , 116 입원하는 동안 우리는 자살 및 입원 위험이 높은 중증, 치료 저항성 주요 우울 장애 환자에게서 유발된 일회성 비효용성을 할당했습니다. 115 , 116
비용 매개변수
우리는 제시된 비용 추정치를 사용하여 모델 전략과 관련된 직접적인 의료 비용을 추정했습니다.표 7.
CBT 치료 비용은 다음과 같이 구성되었습니다.
-
초기 평가 비용: 의뢰를 받기 위해 일반의를 방문하는 데 드는 비용과 정신과 의사 또는 심리학자가 정신과적 평가를 수행하는 동안 방문하는 데 드는 비용(단위 비용 참조)표 7)
-
공공 자금을 지원받고 규제를 받는 의료 서비스 제공자가 CBT를 제공하는 비용
-
치료 중 후속 조치 비용
기본 사례 분석에서 우리는 보수적인 접근 방식을 취했고 급여에 대해 공적 자금을 지원받는 비의사 전문가에 대해 추정된 최고 적용 시간당 요율과 관련된 단위 비용과 정신과 의사가 주장한 서비스별 수가 의사 비용을 사용했습니다. 또한, 우리는 심리 치료 훈련을 받고 체계적인 CBT를 제공할 수 있는 의사 인력을 대표할 정신과 의사를 선택했습니다. 그러나 시나리오 분석에서 우리는 훈련된 일반의가 상담 서비스에 할당된 OHIP(Ontario Health Insurance Plan) 코드(OHIP 코드 K013, K040) 내에서 이를 포함하여 구조화된 CBT를 제공할 수 있다는 가정을 테스트했습니다. 117
CBT에 대한 구조화된 대면 접근 방식은 개인 치료(1인에게 주 1시간) 또는 그룹 치료(12인 그룹에 주 2시간)로 제공되는 14개 세션으로 구성됩니다. 따라서 우리는 비의사 또는 의사가 제공하는 CBT 1과정의 비용을 세션수(14회)와 적용 시급(비의사인 경우) 또는 행위별 수가(의사인 경우) 비용을 곱하여 계산했습니다. 세션에 소요된 시간(개인의 경우 1시간, 그룹의 경우 2시간).
다음으로 임상업무 조정 후 비의사에 대한 인건비 계산에 대해 설명한다.
우리는 문헌 118 ~ 121 의 데이터 와 전문가 상담을 통해 제공된 정보를 바탕으로 공공 자금을 지원받고 규제를 받는 치료사(예: 간호사, 작업 치료사, 심리학자, 심리치료사, 사회복지사)의 급여 범위를 결정했습니다 . 공적 자금을 지원받는 심리치료사의 평균 연봉은 $110,000~$130,000이며, 혜택 범위는 17%~ 122 ~30%입니다. 123 임상활동과 관련된 인건비를 추정하기 위해 적용시급을 계산하였다. 적용 비용은 급여를 받는 임상의가 비환자 활동에 시간을 소비하므로 임상의의 시간 중 100% 미만이 임상 작업에 사용된다는 점을 인식합니다. 124 의료진의 적용비율(즉, 전체 시간 대비 적용시간의 비율)은 85%로 인정된다. 이 적용 요율을 사용하여 기본 사례 및 시나리오 분석을 위해 공적 자금을 지원받는 치료사에 대한 적용 시간당 급여를 계산했습니다. 이전에는 인건비 추정에 비슷한 연간 시간(즉, 정규 간호사의 경우 연간 1,657시간)이 사용되었습니다. 124 다음은 계산의 예를 제공합니다.
-
FTE(Full-Time Equivalent)는 연간 1,950시간 근무합니다(일 7.5시간, 주 5일, 연간 52주 가정).
-
적용율 85%를 적용하면 적용시간은 연간 1,950×0.85 = 1,658시간이 된다.
-
연봉 $130,000에 30% 혜택(연간 총 $169,000)을 고려하면 적용되는 시급은 $169,000 ¼ 1,658 = $101.93입니다.
우리는 행위별 수가제 일정과 방문 횟수에 따라 의사의 후속 조치 비용을 기준으로 삼았습니다. 2016 CANMAT 지침 84 및 전문가 상담 에 따라 후속 방문 횟수는 환자의 주요 우울 장애의 심각도에 따라 달라졌습니다.
-
경증 주요 우울 장애 진단을 받고 CBT만 받은 환자는 처음 4개월 동안 2주마다 일반의를 추적 방문하고 그 후 1년이 끝날 때까지 매달(총 16회 방문) 추적관찰을 받는 것으로 가정했습니다. 초기 치료 계획을 업데이트하기 위한 정신과 의사와의 상담은 CBT 치료 완료 시(4개월)에 한 번 발생했다고 가정했습니다.
-
초기에 CBT와 약물요법 또는 약물요법만으로 치료를 받은 중등도 내지 중증 주요우울장애로 진단받은 환자들은 일반의를 방문하는 빈도는 동일했지만 정신과 의사와 상담을 더 자주 받는 것으로 가정되었습니다(4개월부터 한 달에 한 번). , 총 9회 방문)
-
처음에 아무런 치료(일반적인 진료)도 받지 않은 경증 주요우울장애 진단을 받은 환자는 6개월 동안 일반의를 매달 추적관찰하는 것으로 가정했습니다.
우리는 문헌에 제시된 대로 조제 수수료와 인상 비용을 고려한 후 온타리오 의약품 혜택 프로그램에서 할당된 비용을 기준으로 의약품 비용을 기준으로 삼았습니다 . 126
우리는 치료 저항성 우울증 관리를 위한 전기경련 요법 사용에 관한 온타리오 보건의료기술 평가에서 보고된 데이터를 통해 복합 우울증의 비용을 추정했습니다. 127 이러한 추정치는 고비용 정신 건강 환자에 대해 발표된 비용 추정치 범위 내에 있으며 온타리오 보건 행정 데이터에서 생성되었습니다. 128 우리는 범불안장애가 있는 성인을 대상으로 Bereza 등이 실시한 캐나다 비용 효율성 분석 데이터를 바탕으로 입원 비용(이 집단의 10일 기간 추정)을 기준으로 삼았습니다. 129
안정적인 환자(예: 건강 상태가 양호한 환자)의 추적 비용에 대해서는 일반의로부터 1년에 2회 검진을 받는 것으로 가정했습니다.
마지막으로 우리는 후속 조치(정신과 의사 및 일반 의사 포함) 빈도 변경이 시나리오 분석에서 비용 효율성 결과에 어떤 영향을 미치는지 테스트했습니다.
별도의 시나리오 분석에서는 일반의가 CBT를 제공할 수 있다고 가정하고 사용 가능한 OHIP 코드를 사용하여 개인 또는 그룹 CBT 비용을 추정했습니다(표 8). 그러나 일반의가 제공하는 경우 12명을 위한 그룹 치료에 대한 OHIP 요금 코드는 없습니다. 일반의가 개인 또는 그룹 치료로 제공하는 CBT 시나리오의 경우, 2인을 위한 그룹 심리 치료(OHIP 코드 208: $40.15 117 )와 그룹 정신 치료 간의 행위별 수가제 비용 차이에서 2.77의 비율을 계산했습니다. 6~12명용(OHIP 코드 205: $14.45 117 ). 우리는 이 비율을 개인 치료 비용에 적용하여 그룹 치료 비용을 추정했습니다.표 8. 요약하면, 우리는 일반의가 진행하는 14개의 개별 CBT 세션의 총 비용을 $1,215.80, 주간 비용이 $86.84로 추정했고, 일반의가 진행하는 14개의 그룹 CBT 세션의 총 비용을 $885.40으로 추정했습니다. 주간 비용은 $63.24입니다.
분석
우리는 2017 CADTH 경제 평가 지침 80 및 의사 결정 모델링 지침에서 권장하는 대로 확률적 민감도 분석을 사용하여 모든 결과를 추정했습니다. 131 – 134 확률적 민감도 분석은 매개변수(2차) 불확실성과 모델 매개변수 간의 비선형 관계(Markov 모델에 자주 나타남)를 처리하는 고급 방법입니다.
매개변수 불확실성은 입력 모델 매개변수에 대한 분포를 설정하여 처리됩니다(참조:표 4에게~7).7). 우리는 입력 매개변수에 대한 분포를 할당하고 해당 분포에서 반복적으로 샘플링했습니다(참조:표 4에게~7).7). 예를 들어, 유틸리티에 대한 베타 분포, 치료 효능의 효과 측정에 대한 정규 분포(예: 로그 승산비), 비용에 대한 감마 분포를 지정했습니다. 재발 또는 사망 확률은 시간 또는 연령에 따라 모델링되었습니다. 비교 전략의 평균 예상 비용과 효과를 얻기 위해 각각 1,000명의 환자가 포함된 1,000건의 임상시험을 시뮬레이션했습니다. 매개변수 및 결정 불확실성을 설명하기 때문에 확률론적 민감도 분석은 결정론적 분석보다 평균 기대 효과 및 평균 예상 비용에 대한 더 정확한 추정치를 생성하며 이러한 추정치는 ICER을 계산하는 데 사용됩니다.
확률론적 민감도 분석 결과는 시뮬레이션된 ICER 값을 플롯팅하여 비용 효율성 평면에 표시되었습니다. ICER의 의미는 ICER이 위치한 비용 효율성 평면의 사분면에 따라 달라집니다. 131 , 135 전략이 더 큰 기대 효과 및 더 큰 예상 비용과 연관되어 있고 ICER이 의사 결정자 또는 사회가 추가 효과 단위에 대해 기꺼이 지불하려는 최대 가격보다 낮으면 전략은 비용 효율적인 것으로 간주됩니다. 135 , 136 지불 의향 임계값의 값은 여전히 논란의 여지가 있지만, 137 , 138 우리는 QALY당 $50,000라는 임계값을 사용하여 139 얻은 QALY당 $100,000라는 임계값도 조사했습니다. 어떤 전략이 더 큰 기대 효과와 더 낮은 예상 비용과 연관되어 있다면 비용 절감(즉, 주어진 지불 의향 임계값 미만)으로 간주됩니다. 더 높거나 동일한 예상 비용에 대해 더 낮거나 동일한 예상 효과와 연관된 경우 전략은 다른 전략에 의해 지배되는 것으로 간주됩니다. 136
또한 ICER의 불확실성을 그래픽으로 표현하기 위해 비용 효율성 허용 곡선을 사용했습니다. 140 이 곡선은 다양한 지불 의향 임계값($0 ~ $100,000/QALY 획득)에서 한 대안이 다른 대안보다 비용 효율성이 높을 확률을 보여줍니다. 확률적 민감도 분석 방법을 사용하여 두 가지 유형의 기본 사례 비용-효용 분석을 수행했습니다.
-
1먼저, 우리는 세 가지 이유로 각 전략을 일반적인 관리와 비교했습니다.
-
온타리오에는 이상적인 CBT 제공자 유형에 관한 표준이 없습니다.
-
온타리오에서는 심리치료에 대한 접근이 제한되어 있습니다.
-
일부 환자는 그룹 치료를 받을 수 없고 필요한 개인 치료를 받지 못할 수도 있습니다(즉, 건강 형평성 문제로 인해).
-
-
2둘째, 비용과 이익을 기준으로 전략의 순위를 매겼고, 비효율적인 전략(즉, 이익은 동일하지만 비용이 더 큰 지배적 전략)을 제거했으며, ICER과 온타리오에서 가장 비용 효율적인 옵션을 결정했습니다.
우리의 민감도 분석은 확률적 민감도 분석을 사용하여 계산된 19개 시나리오로 구성되었습니다. 모든 시나리오에 대한 설명은표 9. 예를 들어, 대인관계 치료의 비용 효율성(시나리오 3), CBT의 효능이 25% 감소한 경우 비용 효율성 추정치의 변화(시나리오 4), CBT 세션은 6회에 불과했습니다(시나리오 11). 비교된 전략의 비용 효율성을 나타내기 위해 ICER과 증분 순 이익 추정치를 모두 사용했습니다. 긍정적인 증분 순이익은 전략이 비용 효과적이라는 것을 나타냅니다. 모든 시나리오에서 우리는 QALY당 $50,000의 지불 의향 임계값을 가정했습니다.
모든 분석은 TreeAge Pro 2017(TreeAge Software, Williamstown, MA) 및 Excel 2013(Microsoft, Redmond, WA)을 사용하여 수행되었습니다.
일반화 가능성
이 경제적 분석 결과는 경증에서 중증의 주요 우울 장애 및/또는 범불안장애가 있는 외래 환자 성인에게 일반화될 수 있지만, 자살 위험이 높거나 자살 위험이 높은 저항성 및 복합 우울증 성인에게는 일반화할 수 없습니다. 다중적이고 복잡한 개입. 그러나 이러한 결과는 온타리오 보건 품질이 평가한 연구에서 다룬 온타리오의 특정 환자 집단에 대한 의사 결정을 안내하는 데 사용될 수 있습니다.
전문가 상담
이 모델을 개발하는 과정에서 우리는 전문가의 자문을 구했습니다. 전문 자문가의 역할은 모델 구조와 입력을 검토하여 우리가 사용한 정보가 온타리오의 주요 우울 장애 및 일반 불안 장애에 대한 임상적 맥락을 합리적으로 반영하는지 확인하는 것이었습니다. 그러나 본 보고서에 표현된 진술, 결론 및 견해가 반드시 자문을 받은 전문가의 견해를 대변하는 것은 아닙니다.
결과
아래 섹션에서는 1차 경제 평가 결과인 기본 사례 및 민감도 분석을 제시합니다.
기본 사례 분석
표 10기본 사례 분석을 통해 평가된 비교 전략 간의 임상 결과 차이를 설명합니다.표 11그리고그리고1212비용-효용 분석 결과를 제시합니다.
임상 결과 측면에서 5년 이상의 기간 동안 개인 CBT는 일반 치료에 비해 할인되지 않은 생존율(즉, 전체 생존 또는 기대 수명)을 0.00278년(1.015일) 증가시켰고, 그룹 CBT는 할인되지 않은 생존 기간을 0.00151년(0.55일) 증가시켰습니다. 일) 대 일반적인 진료(참조표 10). 개인과 집단 CBT는 재발성 주요우울 삽화 횟수를 각각 0.09, 0.04 감소시켰고, 입원 확률을 각각 1.62%, 1.41% 감소시켰다.
이러한 임상 결과의 증분 변화와표 11, 우리는 다음을 발견했습니다:
-
비의사 치료사가 제공하는 그룹 CBT(일반 진료 대비)는 다음과 같은 비용과 관련됩니다: 재발성 주요 우울증 에피소드 1회를 방지하는 데 $10,019, 입원을 1회 방지하는 데 $284, 추가 수명 1일을 절약하는 데 $729
-
의사가 아닌 치료사가 제공하는 개별 CBT(일반 진료 대비)는 다음과 같은 비용과 관련이 있습니다: 재발성 주요 우울증 에피소드 1회를 방지하는 데 $35,200, 입원을 1회 방지하는 데 $1,956, 추가 수명 1일을 절약하는 데 $3,121
1. 비용-효용 분석: 모든 인지 행동 치료 전략과 일반적인 치료 전략 비교
에 표시된 바와 같이표 11, 일반적인 치료와 비교하여 모든 CBT 전략은 얻은 QALY당 $50,000 미만의 ICER과 관련이 있었습니다. 의사가 아닌 사람이 그룹 치료로 제공한 CBT는 가장 낮은 ICER과 관련이 있었습니다.
일반적인 진료와 비교하여, 의사가 아닌 사람이 그룹 치료로 제공한 CBT는 0.11 QALY(95% 신뢰 간격[CrI]: 0.03; 0.22)의 할인된 생존율 증가와 $401(95% Crl: −$1,177)의 할인된 평균 비용 증가와 관련이 있었습니다. , $1,665), 얻은 QALY당 ICER은 $3,715입니다. 대조적으로, 의사가 개별 치료법으로 제공한 CBT는 0.12 QALY(95% Crl: 0.03; 0.25)의 할인 효과 증가와 $5,310(95% Crl: $2,539; $8,938)의 할인 평균 비용과 관련되어 ICER을 산출했습니다. QALY당 $43,443의 수익을 얻었습니다.
일반적인 치료와 비교하여 그룹 또는 개별 치료로 제공되는 CBT는 대부분의 제공자에게 비용 효율성이 높은 확률을 제공했습니다. $50,000/QALY 기준점에서 이러한 확률은 54.8%(의사가 제공하는 개인 CBT), 81.2%(비의사가 제공하는 개별 CBT), 92.7%(의사가 제공하는 그룹 CBT), 99.5%(비의사가 제공하는 그룹 CBT)였습니다. ). 의사가 제공하는 개별 CBT는 QALY당 $100,000라는 매우 높은 지불 의향 임계값에서 비용 효율적일 가능성이 87.8%였습니다.그림 4광범위한 지불 의향 임계값에 걸쳐 검토된 CBT 전략이 비용 효율적일 가능성(일반적인 치료와 비교하여)을 그래픽으로 나타내는 비용 효율성 수용성 곡선을 보여줍니다.
2. 비용-효용 분석: 최고의 인지 행동 치료 전략
본 분석에서는 두 가지 지배적인 전략을 제외했습니다.표 11(즉, 의사가 제공하는 그룹 및 개인 CBT) 이는 의사가 관리하지 않는 전략보다 혜택은 동일하지만 비용이 더 높기 때문입니다.표 12비용을 증가시켜 나머지 3가지 전략의 순위를 매기고 3가지 옵션 중에서 비의사가 제공하는 그룹 CBT가 최적임을 보여줍니다. 이 전략은 매우 낮은 지불 의향 임계값(예: $20,000/QALY)에서 비용 대비 좋은 가치를 제공하기 때문입니다. .
에 표시된 바와 같이그림 5, 그룹 CBT 전략의 비용 효율성에 대한 불확실성은 거의 없었습니다. 따라서 1,000개 시뮬레이션 중 745개에서 비의사가 제공한 그룹 CBT는 일반 진료보다 더 나은 임상 결과 및 더 높은 비용과 관련이 있었지만 지불 의지 임계값은 QALY당 $50,000 미만이었습니다. 의사가 아닌 사람이 제공한 그룹 CBT는 250개의 시뮬레이션에서 일반 진료보다 더 높은 QALY 및 더 낮은 비용과 관련이 있었습니다(즉, 지배적이거나 비용 절감 효과가 있는 것으로 나타났습니다). 이 전략은 또한 더 큰 건강상의 이점 및 비용과 관련이 있었지만 1,000개 시뮬레이션 중 4개에서 QALY당 $50,000를 초과하는 임계값(즉, 비용 효율적이지 않은 것으로 밝혀짐)에 있었습니다.
또한 비의사가 제공한 그룹 CBT와 비교하여 비의사가 제공한 개별 CBT는 할인 평균 생존율 0.01 QALY(95% CrI: 0.0001; 0.24)의 소폭 증가와 $2,767(95% CrI: 0.0001; 0.24)의 할인 평균 비용의 상당한 증가와 관련이 있었습니다. % Crl: $1,179, $4,822), 결과적으로 QALY당 $192,618라는 큰 ICER 값을 산출합니다. 부록 6 (그림 A1).
민감도 분석
우리는 매개변수 및 구조 모델의 불확실성과 이것이 초기 결과의 견고성에 미치는 영향을 조사하기 위해 19개의 시나리오 분석을 수행했습니다. 시나리오에 대한 ICER 및 증분 순 이익 추정치는 다음과 같습니다.표 13각 CBT 전략을 일반적인 관리와 비교한 비용-효용 분석 결과를 제시합니다.표 14, 최고의 전략을 비교하는 비용-효용 분석 결과를 제시합니다.
비의사가 제공한 그룹 또는 개별 CBT 또는 의사가 제공한 그룹 CBT를 일반적인 진료와 비교한 19개 시나리오 모두에서 결과는 여전히 견고했습니다(표 13). 우리는 대인관계 치료가 치료를 받지 않은 것과 비교했을 때 비용 대비 좋은 가치가 있다는 것을 발견했습니다.
모든 분석에서 심리 치료는 더 많은 이점과 관련이 있었습니다. 또한 전략이 비용 절감으로 나타나지 않는 한 비용 증가와 관련이 있는 경우가 많았으며, 이 경우 일반적인 치료 비용이 심리 치료 비용보다 컸습니다. 따라서 ICER의 값은 모든 시나리오에서 동일한 순위를 유지했으며, 비의사가 제공한 그룹 CBT는 가장 낮은 추정치와 연관되어 있습니다(CBT 치료 비용만 분석했을 때 비용 절감 값에서 $16,763/QALY까지 범위).
그러나 의사가 제공한 개별 CBT를 일반적인 치료와 비교한 19개 시나리오 중 9개에서 ICER은 QALY당 $50,000를 초과했으며, 이는 이 전략이 처음에 중증 주요 우울 장애로 진단받은 환자와 같은 인구 집단에 (경제적 측면에서) 최적이 아닐 수 있음을 시사합니다. (시나리오 2; 참조표 13) 또는 치료를 중단할 가능성이 있는 환자(시나리오 5; 참조)표 13), 또는 CBT와 관련된 효용이 10% 더 낮은 경우(시나리오 10, 참조)표 13).
또한 CBT 세션 수가 많은 경우(예: 20) ICER은 QALY당 $69,000를 넘었습니다(시나리오 11, 참조).표 13). 흥미롭게도 CBT의 효능이 문헌에 보고된 것보다 25% 낮을 경우 ICER은 QALY당 $52,000보다 컸습니다(시나리오 4, 참조).표 13). 마지막으로, 주요우울장애 치료의 후속 비용(즉, CBT 치료 과정, 정신과 의사 또는 심리학자의 초기 평가, 일반의의 후속 조치와 관련된 비용)을 고려하지 않은 경우, CBT 치료 비용을 분석한 결과, 의사가 제공한 개별 CBT에 대한 ICER은 일반 진료와 비교하여 QALY당 $56,000가 넘었습니다(시나리오 15, 참조).표 13).
두 번째 확률적 민감도 분석 시나리오 세트는 다음과 같습니다.표 14, 최고 순위의 전략을 서로 비교했습니다. 이 분석은 2가지 시나리오를 제외한 모든 시나리오에서 강력한 비용 효율성 결과를 보여주었습니다. 이들 중 첫 번째는 QALY당 $50,000 미만의 ICER과 관련된 유일한 시나리오였으며 모델의 기간을 테스트하는 시나리오였습니다. 최소 20년의 매우 긴 추적 기간 후에 의사가 제공하는 개별 CBT가 비의사가 제공하는 그룹 치료보다 더 나은 옵션인 것으로 밝혀졌습니다(시나리오 19, 참조).표 14). 두 번째는 (정신과 전문의가 아닌) 일반의가 제공하는 CBT를 살펴본 시나리오이다. 우리는 일반의가 제공하는 개별 CBT의 예상 비용이 비의사가 제공하는 개별 치료의 비용보다 다소 낮았지만 두 가지의 이점은 동일하다는 것을 발견했습니다. 따라서 우리는 일반의가 제공하는 개별 CBT가 비의사가 제공하는 그룹 치료와 비슷하지만 ICER은 여전히 QALY당 $100,000($131,431/QALY, 시나리오 12; 참조)보다 훨씬 높다는 것을 발견했습니다.표 14).
다른 모든 시나리오에서 우리는 의사결정자가 그룹 CBT 대신 개별 CBT를 선택하는 경우 얻은 QALY당 항상 $100,000 이상을 지불해야 한다는 사실을 발견했습니다. 이러한 분석에서 ICER의 범위는 QALY당 $106,000에서 QALY당 $306,000 이상이었습니다(시나리오 11, 참조).표 14).
논의
우리의 모델 기반 비용 효율성 분석에 따르면 규제 대상 의료 전문가(예: 의사 또는 비의사)가 주요 우울 장애 및/또는 일반 불안 장애 관리를 위해 제공하는 개인 및 그룹 CBT는 평소에 비해 비용 대비 좋은 가치를 나타냅니다. 케어. 모든 CBT 전략은 획득한 QALY당 $50,000 미만의 ICER과 관련이 있습니다. 비의사가 그룹 치료로 제공한 CBT는 얻은 QALY당 $3,715의 가장 낮은 ICER과 관련이 있는 반면, 정신과 의사가 그룹 치료로 제공한 CBT는 얻은 QALY당 $43,443의 가장 높은 ICER과 관련이 있었습니다. 그룹 CBT 전략이 비용 효율적일 확률은 QALY당 지불 의향 임계값 $50,000에서 92% 이상이고, QALY당 지불 의향 임계값 $100,000에서 모든 CBT 전략의 경우 80%가 넘습니다. 우리의 연구 결과는 모든 시나리오 분석에서 강력하게 유지되었으며, 비의사가 제공한 그룹 CBT는 가장 낮은 ICER 추정치(CBT 치료 비용만 분석했을 때 비용 절감 값에서 QALY당 $16,763까지)와 연관되어 있었습니다. 온타리오 보건 시스템의 맥락에 적용할 수 있는 우리의 결과는 경제 문헌에 대한 체계적인 검토에 설명된 다양한 비용 효율성 분석 결과와 일치합니다. 우리의 경제 모델링 연구의 또 다른 강점은 경증 또는 중등도에서 중증 우울증 및/또는 불안의 첫 번째 및 반복적 에피소드가 있는 성인 관리에서 구조화된 대면 심리 치료와 일반적인 치료의 증분 비용 효율성을 조사했다는 것입니다.
5년간의 추적 조사에 따른 중요한 건강 결과의 확률 변화와 관련하여, 우리는 개인 및 그룹 CBT가 기대 수명을 증가시키고(0.5-1일), 재발성 주요 우울증 에피소드의 횟수를 유의하게 감소시키며, 감소시키는 것을 발견했습니다. 입원 확률(1.4%~1.6%). 결과적으로, CBT가 재발성 및 치료 저항성(복합) 우울증의 장기적인 부정적인 영향을 줄일 수 있는 상당한 잠재력이 있습니다.
흥미롭게도 우리는 비의사가 제공하는 그룹 CBT와 비교할 때 비의사가 제공하는 개별 CBT는 QALY당 $100,000의 지불 의지 기준에서 비용 효율적이지 않은 것으로 나타났습니다. 이 CBT 전략은 기본 사례 및 시나리오 분석 모두에서 매우 높은 ICER과 관련이 있습니다. 그러나 이 발견은 적어도 다음 세 가지 이유로 임상 실습에 주의 깊게 적용되어야 합니다.
-
1건강 형평성 관점에서 환자가 그룹 치료에 잘 참여하지 않는 경우 필요한 개별 치료를 박탈하는 것은 불공평합니다.
-
2큰 ICER 값은 개인 CBT와 그룹 CBT 간의 QALY의 작은 차이에서 비롯됩니다.
-
삼개인 CBT와 그룹 CBT의 효과 차이를 뒷받침하는 증거는 제한적입니다. 22
향후 연구와 지침은 CBT 전략에 관한 환자 선호도를 다루어야 합니다. 다양한 전략의 비용 차이를 감안할 때 향후 지침은 부족한 의료 자원을 합리적으로 사용하고 더 잘 할당할 수 있도록 특정 CBT 옵션이 다른 CBT 옵션보다 선호될 수 있는 상황을 제안해야 합니다.
우리의 포괄적인 경제 분석은 주요 우울 장애의 임상 과정을 정확하게 나타내기 위해 개인 수준의 마르코프 모델링 접근 방식을 사용했지만 몇 가지 제한 사항이 있습니다. 첫째, 우리는 환자가 복잡한 우울증 건강 상태에 들어가기 전에 제한된 수의 재발성 주요 우울증 에피소드를 가정하고 여러 임상 경로를 통해 환자의 여정을 단순화했습니다. 따라서 우리는 이차 정신과 치료의 복잡성을 완전히 다루지 않았으며 복합 우울증에 대한 CBT 사용이나 치료 저항성 우울증에 대한 다양한 추가 유형의 치료 효과를 모델링하지 않았습니다. 우리의 결과는 환자 탈락이나 추적 방문 횟수가 적은 경우를 포함하여 모든 시나리오에서 여전히 강력했지만 심리 치료의 이점은 여전히 과소평가될 수 있습니다. 둘째, 우리는 심리치료가 비용 대비 좋은 가치를 나타내는지 여부를 다루는 데 중점을 두었기 때문에 협력적 팀 케어나 단계적 케어의 비용 효율성을 조사하지 않았습니다. 이 결정 문제는 환자의 요구에 맞게 신중하게 조정되어야 하는 구현 문제와 관련이 있습니다. 다음으로 기존 문헌의 한계를 기반으로 우리는 CBT의 효능이 모든 새로운 에피소드에 대해 동일하며 다양한 유형의 규제된 심리치료 서비스 제공자 간에 CBT 전달의 효과에 차이가 없다고 가정했습니다.
우리는 또한 범불안 장애 관리를 위한 CBT와 주요 우울 장애 관리를 위한 대인관계 치료의 비용 효율성을 입증했습니다. 이러한 결과는 CBT가 범불안장애에 효과적인 치료법으로 인식되는 반면, CBT와 대인관계 치료는 모두 주요우울장애 관리에 사용된다는 점에서 임상 실무와 일치합니다. 따라서 우리 연구는 새로운 질병이나 관리 가능한 재발성 질환을 앓고 있는 주요 우울 장애 환자와 범불안 장애 환자 집단으로 일반화할 수 있습니다. 그러나 우리의 평가는 주요우울장애와 범불안장애가 있는 집단에만 초점을 맞추었습니다. 복잡한 형태의 우울증이나 기타 정신 건강 장애(모든 유형의 불안 장애 포함)에 대한 심리 치료를 평가하기 위한 향후 연구가 필요합니다.
결론
우리의 경제적 평가에 따르면 일반적인 치료와 비교할 때 의사와 비의사 모두가 제공하는 구조화된 형태의 개인 또는 그룹 심리 치료(예: CBT 또는 대인 관계 치료)가 비용 대비 좋은 가치를 나타냅니다.
예산 영향 분석
우리는 온타리오 주 보건 및 장기요양부의 관점에서 주요 우울 장애 또는 주요 우울 장애 진단을 받은 성인에게 규제 치료사가 개인 또는 그룹 심리 치료를 제공하는 데 따른 향후 5년간의 비용 부담을 추정하기 위해 예산 영향 분석을 실시했습니다. 범불안장애. 모든 비용은 2017년 캐나다 달러로 보고됩니다. 97 보고 및 분석은 2012년 국제 약리경제학 및 결과 연구 협회의 예산 영향 분석 모범 사례 지침에 따라 수행되었습니다. 141
연구 질문
-
새로 진단된 주요 우울증이 있는 성인 온타리오 주민의 개인 또는 그룹 CBT가 점진적으로 활용된다는 가정 하에 CBT 채택 후 첫 해(2017)와 다음 4년(2018~2021) 동안 순 예산에 미치는 영향은 무엇입니까? 장애 및/또는 범불안장애?
-
주요우울장애 단독 또는 범불안장애가 있는 성인 집단이 개인 또는 그룹 CBT에 적시에 접근할 수 있도록 지원하려면 얼마나 많은 의료 전문가가 필요합니까?
행동 양식
우리는 비용 효율성 분석 모델의 결과를 사용하여 예산 영향을 추정했습니다. 따라서 우리의 예산 영향 분석은 연령 및 질병 중증도, 임상 경로의 차이, 질병 예후, 그에 따른 자원 사용 및 비용의 차이와 관련하여 환자 집단의 이질성을 설명했습니다.
표적 집단
우리의 연구 집단에는 DSM-5 기준에 정의된 경증 또는 중등도에서 중증의 주요 우울 장애 및/또는 범불안 장애로 일차 진단을 받은 18세 이상의 새로 진단된 성인 외래 환자가 포함되었습니다. 71 , 84 – 87
우리는 2012년 캐나다 지역사회 건강 조사와 2010년 전국 인구 건강 조사의 데이터를 바탕으로 원발성 주요 우울 장애 발생률에 대한 전반적인 추정을 기반으로 했습니다. 85 , 142 , 143 주요우울장애 환자의 약 30%가 치료 저항성 우울증을 갖고 있으므로 127 우리의 목표 모집단에서 제외되었습니다. 주요우울장애 발병률에 대한 캐나다 추정치는 2년 후 2.9%, 4년 후 5.7%였습니다. 85 , 143 따라서 우리는 주요우울장애가 있는 성인의 대상 인구를 추정하기 위해 연간 발생률 1.8%를 사용했습니다 144 , 145. 최신 인구 조사 추정에 따르면 온타리오 주에는 11,763,400명의 성인이 있습니다. 이 중 2016년 기준으로 148,219명이 신규 주요우울장애 진단을 받은 것으로 추정된다.표 15). 146 별도의 시나리오 분석에서 우리는 일반 불안 장애 인구만을 조사했습니다.
이해
기본 사례에서 우리는 심리치료에 대한 접근성이 5년에 걸쳐 0%에서 100%(매년 20% 증가)로 점진적으로 증가할 것이라고 가정했습니다. 우리는 전문가 상담과 현재 가족 건강 팀 중 매우 적은 비율이 체계화된 CBT를 제공하고 있음을 나타내는 문헌을 바탕으로 기준선에서 심리 치료에 접근할 수 없다는 가정을 기반으로 했습니다. 118 , 147
따라서표 15, 2017년부터 2021년까지 향후 5년 동안 점진적으로 CBT 서비스를 이용할 것으로 예상되는 환자 수를 제시합니다.
예산 영향 계산을 위해서는 위험에 처한 환자 집단을 추정하는 것이 중요했습니다. 모델 결과를 바탕으로 우리는 매년 초에 생존한 환자의 비율을 추정했습니다(표 16).
제시된 데이터를 기반으로표 15그리고그리고16,16, 우리는 향후 5년 내에 위험에 처하게 될 환자 집단을 추정했습니다. ~ 안에표 17, 우리는 비의사에 의해 그룹 치료로 제공되는 CBT를 일반적인 치료와 비교하는 시나리오에 대한 이러한 계산의 예를 제공합니다.
각 시나리오에 대해 (표 18및 부록 7 – 9 ), 향후 5년 동안 위험에 처한 총 환자 수를 추정했습니다. 그런 다음 이 수치를 사용하여 향후 5년 동안 공공 자금 지원 CBT의 순 예산 영향을 추정했습니다.
캐나다 비용
직접 의료 비용의 모델 추정치(할인 없는 결정론적 비용-효용 분석에서 파생됨)를 기반으로 1년부터 5년까지 환자당 평균 연간 비용을 계산했습니다(표 19).
우리는 다음에 제시된 데이터를 사용하여 향후 5년 동안 분석에 남아 있는 환자(즉, 생존자)에 대한 환자당 평균 비용 추정치를 추가로 조정했습니다.표 16그리고그리고19,19, 이는 위험에 처한 환자의 최종 평균 비용 추정치입니다. 우리는 이 데이터를 사용하여 각 시나리오의 순 예산 영향을 계산했습니다(2017년 캐나다 달러 기준).
분석 1: 기본 사례 예산 영향 분석 및 민감도 예산 영향 분석
온타리오에서 가능한 모든 시나리오를 다루기 위해 우리는 다음과 같은 예산 영향 분석을 수행했습니다.
-
기본 사례 예산 영향 분석: 일반적인 치료와 비교하여 4가지 CBT 전략 각각의 순 예산 영향을 추정하기 위한 4가지 시나리오가 포함되었습니다.
-
민감도 예산 영향 분석 - 시나리오 1: 일반 불안 장애 환자에 대해서만 각 CBT 전략의 순 예산 영향을 추정했습니다.
-
민감도 예산 영향 분석 - 시나리오 2: 주요 우울 장애 인구의 이질성을 다루고 중등도 및 중증 주요 우울 장애 인구에 대한 순 예산 영향을 결정했습니다.
-
민감도 예산 영향 분석 - 시나리오 3: CBT 처리와 관련된 비용만 사용하여 모든 CBT 전략에 대한 순 예산 영향을 추정합니다.
분석 2: 필요한 치료사의 수
두 번째 목표는 온타리오에서 CBT에 대한 시기적절한 접근을 지원하는 데 필요한 의료 전문가의 수를 결정하는 것이었습니다.표 21풀타임 치료사당 1년 동안 그룹 또는 개별 CBT로 치료할 수 있는 예상 환자 수에 대한 추정치를 제시합니다.
우리 모델의 결과를 바탕으로 우리는 분석에 남아 있는 사람들(즉, 생존자)에 대해 환자당 주요 우울증 에피소드의 평균 수를 추정했습니다(표 22).
표 23주요 우울증 에피소드 수를 조정한 후 새로 진단되거나 재발된 질병(1~5년차) 환자에게 필요한 CBT 과정 수의 추정치를 보여줍니다(참조:표 22) 그리고 지방에서 CBT를 점진적으로 활용하게 되었습니다.
결과
분석 1: 기본 사례 예산 영향 분석
표 24제시된 데이터를 사용하여 순 예산 영향에 대한 계산을 자세히 제시합니다.표 17그리고그리고2020비의사가 제공하는 그룹 CBT를 일반적인 진료와 비교하는 시나리오. 이 전략은 비용-효용 분석에서 가장 낮은 ICER과 관련이 있으며, 이는 주요 우울 장애(단독 또는 일반 불안 장애와 결합)의 일차 진단을 받은 환자에게 온타리오에서 CBT에 대한 액세스를 제공하기 위한 최적의 옵션을 나타냅니다. 이 CBT 전략을 20% 활용률로 채택하면 2017년에 약 1,100만 달러, 전체 액세스가 달성되는 2021년에는 약 6,800만 달러의 비용이 증가하게 됩니다.
다른 3가지 CBT 전략의 순 예산 영향은 2017년 2,000만 달러(의사가 제공한 그룹 CBT)에서 4,200만 달러(의사가 제공한 개별 CBT), 2021년 1억 9,900만 달러(의사가 제공한 그룹 CBT)에서 5억 2,900만 달러까지 다양합니다. (의사가 제공하는 개별 CBT) (표 25).
분석 1: 민감도 예산 영향 분석
시나리오 1: 범불안장애 인구
우리는 10회의 CBT로 치료된 범불안장애 인구에 대해서만 첫 번째 시나리오 분석을 수행했습니다. 캐나다 및 전 세계적으로 범불안장애 발생에 대한 증거는 부족합니다 148 , 149 ; 온타리오주 주민의 약 2.5%가 범불안장애를 앓고 있는 것으로 보고되었습니다. 72 주요우울장애와 범불안장애를 모두 앓고 있는 성인(50%)을 고려한 후, 우리는 범불안장애가 있는 대상 인구 추정치인 147,042명에 도달했습니다. 위험에 처한 집단의 환자당 연간 평균 비용은 부록 7 에 나와 있습니다 .표 26최종 예산 영향 추정치를 제시합니다.
일반 불안 장애 인구에 대한 CBT 전략과 관련된 순 예산 영향도 큽니다. 범위는 2017년 1,000만 달러(비의사가 제공하는 그룹 CBT)에서 3,700만 달러(의사가 제공하는 개인 CBT), 2021년에는 5,200만 달러(비의사가 제공하는 그룹 CBT)에서 4억 1,000만 달러(의사가 제공하는 개인 CBT)입니다(참조:표 26).
시나리오 2: 주요우울장애 인구의 이질성: 중등도 내지 중증 주요우울장애
두 번째 시나리오는 더 심각한 형태의 주요 우울 장애 환자에 대한 예산 영향을 평가함으로써 주요 우울 장애 인구의 이질성을 다루었습니다. 이 집단은 에피소드 재발률이 더 높고 건강 결과가 더 나빠지는 경향이 있습니다. 문헌에 따르면, 주요우울장애 환자의 약 32%가 초기에 중등도 내지 중증 주요우울장애로 진단됩니다(n = 47,430). 부록 8은 위험에 처한 인구 집단의 환자당 연간 평균 비용 계산을 제공합니다.표 27최종 예산 영향 분석 결과를 제시합니다.
대상 인구가 적기 때문에 이 시나리오의 순 예산 영향은 다른 시나리오보다 훨씬 낮습니다. 2017년에는 400만 달러(비의사가 제공하는 그룹 CBT)에서 1,300만 달러(의사가 제공하는 개별 CBT)까지 다양합니다. 2021년에 100% 활용률로 CBT 전략을 채택하면 3,200만 달러에 이르는 비용 증가로 이어질 것입니다. (비의사가 제공하는 그룹 CBT) ~ 1억 7,500만 달러(의사가 제공하는 개인 CBT).
시나리오 3: CBT 치료에만 관련된 비용
세 번째 시나리오에서는 CBT 치료와 관련된 비용(즉, 초기 평가 비용, 14회 CBT 세션 제공, 정신과 의사 및 일반의의 후속 조치 비용)만 포함할 경우 예산에 미치는 영향을 추정했습니다. 이 분석에는 새로 진단된 주요 우울 장애가 있는 모든 성인이 포함되었습니다(n = 148,219). 부록 9에는 위험에 처한 인구 집단의 환자당 연간 평균 비용 계산이 나와 있습니다.표 28최종 예산 영향 결과를 제시합니다.
전반적으로 민감도 분석 결과는 온타리오 보건 및 장기요양부가 비교된 CBT 전략을 채택할 경우 향후 5년 동안의 투자 범위를 나타냅니다. 모든 CBT 전략은 1차 경제 평가에서 비용 대비 좋은 가치를 나타냈지만 채택률 20%에서 채택 첫 해에 1,700만 달러에서 4,800만 달러에 이르는 대규모 순 예산 영향과 관련이 있습니다. 100% 활용률로 CBT 전략을 채택하면 CBT 유형(그룹 대 개인) 및 전달 유형(비의사 대 의사)에 따라 주정부에 추가로 1억 8,200만 달러에서 6억 5,600만 달러의 비용이 소요됩니다.
분석 2: 2017년부터 2021년까지 온타리오에 필요한 치료사 수 추정
CBT 그룹(N = 708,표 21) 또는 개별 CBT(N = 118,표 21) 및 연간 예상 CBT 과정 수(표 23), 우리는 2021년 온타리오 주에서 주요 우울 장애(단독 또는 일반 불안 장애와 결합)의 일차 진단을 받은 모든 잠재 환자에게 그룹 CBT 치료를 제공하려면 500명의 치료사가 필요할 것이라고 계산했습니다(표 29). 개별 CBT의 경우 2021년 온타리오의 모든 잠재적 환자에게 치료를 제공하려면 2,934명의 치료사가 필요합니다.
전문가의 상담을 토대로 심리치료 훈련은 석사학위를 소지한 전문가의 경우 약 8개월 정도 소요될 수 있습니다. 이는 온타리오 등록 심리치료사 대학의 규정에 따라 약 1,000시간의 클라이언트 작업, 100시간의 감독 작업, 50시간의 대면 심리치료 제공으로 구성됩니다. 학사 학위를 가진 심리학자의 경우 훈련에는 약 4,000시간의 감독 임상 실습이 필요할 수 있습니다(온타리오 심리학자 대학의 규정에 따라). 또한 CBT 치료사(규제된 모든 의료 전문직)는 치료 전달의 품질을 보장하기 위해 국가 CBT 인증 기관에서 CBT 전달 인증을 받아야 합니다.
온타리오 심리학회(개인 커뮤니케이션) 및 온타리오 심리치료사 협회(개인 커뮤니케이션)의 추정에 따르면, 현재 온타리오 주에는 약 4,100명의 훈련된 심리학자(50%가 공공 진료에 고용됨)와 약 270명의 훈련된 심리치료사가 심리 치료를 제공하고 있습니다.
논의
우리는 주요 우울 장애 및/또는 범불안장애 환자가 구조화된 필수 심리 치료에 완전히 접근할 수 있도록 하는 데 필요한 투자 범위를 조사하기 위해 모델 기반 예산 영향 분석을 실시했습니다. 구조화된 심리치료의 대표적인 유형으로 CBT를 사용했는데, CBT는 심리치료 중 가장 많이 연구된 형태이고 임상에서도 널리 사용되고 있기 때문이다.
우리의 예산 영향 분석에 따르면 CBT 채택 비용이 높은 것으로 나타났습니다. 이는 주요 우울 장애 및 범불안 장애를 앓고 있는 사람들이 많기 때문일 가능성이 높습니다. 향후 5년 동안 일반 진료에 CBT를 추가하면 치료 유형(그룹 대 개인) 및 제공자 유형(비의사 대 의사)에 따라 주정부 비용이 6,800만 달러에서 5억 2,900만 달러 사이가 될 것입니다. 우리의 분석에 따르면 공공 자금을 지원받고 규제를 받는 치료사(예: 비의사)가 그룹 치료로 제공하는 CBT가 해당 주에서 가장 저렴한 옵션인 것으로 나타났습니다. 그러나 개별 CBT는 비용 대비 좋은 가치를 제공하며 그룹 치료에 잘 참여하지 않거나 이를 따르지 않는 환자에게 제공되어야 합니다. 의사가 아닌 사람이 제공하는 개별 CBT가 주요 우울 장애 환자의 최대 20%에게 제공된다면 순 예산 영향은 약 2,800만 달러가 될 것입니다.
우리의 분석은 또한 CBT를 중등도에서 중증의 주요 우울증 장애가 있는 환자로 제한하는 것이 더 합리적인 선택일 수 있음을 보여줍니다. 2017년에 환자 5명 중 1명이 심리치료를 받을 수 있다고 가정하면 비용 증가는 비의사가 제공하는 그룹 CBT의 경우 400만 달러, 의사가 제공하는 개별 CBT의 경우 1,300만 달러가 될 것입니다. 2021년 말에 모든 잠재적 환자가 완전한 접근권을 갖게 된다면 그에 따른 비용 증가액은 3,200만 달러에서 1억 7,500만 달러에 이를 것입니다.
온타리오에서 2021년까지 주요 우울증 장애로 일차 진단을 받은 모든 잠재 환자에게 CBT를 제공하려면 그룹 치료를 제공하는 데 약 500명의 치료사가 필요하고, 개인 치료를 제공하는 데 약 2,930명의 치료사가 필요할 것입니다.
심리치료를 제공하는 모든 규제된 의료 전문가는 치료 전달의 품질을 보장하기 위해 국가 자격 인증 기관의 인증을 받아야 한다는 점을 인식하는 것이 중요합니다. 전문 기관의 데이터와 우리의 분석에 따르면 현재 채택 첫 해에 잠재적으로 치료를 제공할 수 있는 적절한 수의 규제 전문가가 있을 수 있습니다. 따라서 실행 노력은 인프라 120 에 대한 투자 와 온타리오 주 주요 우울증 장애 및 범불안 장애가 있는 성인을 위한 외래 심리 치료 조직에 초점을 맞춰야 합니다 .
결론
주요우울장애 및/또는 범불안장애가 있는 성인에게 공공 자금으로 구조화된 심리치료를 제공하기 위한 가장 저렴한 옵션은 규제를 받는 비의사 치료사가 제공하는 집단 심리치료입니다. 규제를 받는 비의사 치료사 또는 의사에 의한 개별 구조화된 심리치료의 선택적 전달은 이 치료로부터 가장 큰 혜택을 받을 환자(즉, 그룹 치료에 잘 참여하지 않거나 이를 고수하지 않는 환자)에게 권장됩니다.
환자, 간병인 및 대중 참여
목적
이 분석의 목적은 주요우울장애와 범불안장애를 경험하고 이러한 장애에 대한 심리적 치료를 받은 사람들의 근본적인 가치, 요구, 영향 및 선호도를 탐색하는 것이었습니다. 치료 초점은 인지행동치료(CBT), 대인관계 치료, 지지치료였습니다.
배경
대중 및 환자 참여는 건강 상태와 그 치료가 환자는 물론 환자의 가족이나 다른 간병인, 환자의 개인 환경에 미치는 영향을 포함하여 건강 상태를 가진 사람의 생생한 경험을 탐구합니다. 대중과 환자의 참여는 치료 프로그램의 중심에 있는 사람의 필요, 우선순위 및 선호도에 대한 인식을 높이고 감사를 구축합니다. 대중과 환자의 참여를 통해 얻은 통찰력은 경험을 뒷받침하는 가치에 대한 친밀한 시각을 통해 실제 경험에 대한 심층적인 그림을 제공합니다.
생생한 경험은 건강 상태가 개인적으로 미치는 영향과 해당 상태가 있는 의료 시스템을 탐색하는 것이 어떤 것인지, 건강 기술이나 개입이 어떻게 건강 상태를 만들거나 만들지 않을 수 있는지를 포함하여 해당 상태가 관리되는 방법에 대한 고유한 증거 소스입니다. 사람들의 삶의 차이. 실제 경험에서 공유된 정보는 출판된 연구의 격차나 한계를 식별할 수도 있습니다(예: 실제 경험이 있는 사람들에게 중요한 것이 무엇인지 반영하지 않는 결과 측정). 150 – 152 또한, 생생한 경험은 기술과 개입이 윤리적, 사회적 가치에 미치는 영향에 대한 정보나 관점을 제공할 수 있습니다.
정신 건강 질환은 이러한 질환을 앓고 있는 사람들과 그 가족의 삶에 중대한 영향을 미칠 수 있습니다. 이러한 장애가 함께 사는 사람들의 삶의 질에 미치는 영향을 이해하기 위해 우리는 이러한 정신 건강 질환을 실제로 경험하고 심리치료 치료 경험도 있는 사람들 및 그 가족들과 이야기를 나눴습니다. 주요 우울 장애 및 범불안 장애가 있는 사람들의 일상적인 기능과 심리 치료를 포함한 다양한 치료 경험을 이해하고 평가하는 것은 심리 치료의 잠재적 가치를 맥락화하는 데 도움이 됩니다.
행동 양식
참여 계획
개념으로서의 참여는 보건 기술 평가 의사결정의 다양한 영역과 단계에 대중과 환자를 참여시키는 데 사용되는 다양한 노력을 포착합니다. 153 Rowe와 Frewer는 참여의 세 가지 유형, 즉 의사소통, 상담, 참여를 설명합니다. 154 의사소통은 후원자로부터 개인에게 정보가 일방적으로 전달되는 반면, 참여에는 후원자와 개인이 실시간 대화를 통해 협력하는 것이 포함됩니다. 상담은 문제의 기술이나 개입에 의해 영향을 받는 대중, 환자 및 간병인으로부터 정보(예: 경험적 입력을 통해)를 찾고 얻는 후원자를 의미합니다. 155
이번 보건 기술 평가에 대한 참여 계획은 상담에 중점을 두었습니다. 이러한 유형 내에서 참여 설계는 주요 우울 장애 또는 범불안 장애 환자와 그 가족의 생생한 경험뿐만 아니라 치료 옵션으로 심리 치료에 접근하고 사용하는 경험을 이끌어내기 위한 인터뷰에 중점을 두었습니다.
질적 인터뷰는 참가자들의 생생한 경험에서 중심 주제의 의미를 탐구할 수 있게 해주기 때문에 적절한 방법론으로 선택되었습니다. 인터뷰의 주요 임무는 참가자가 말하는 내용의 의미를 이해하는 것입니다. 156 인터뷰는 이 연구 부분의 목적이었던 참가자의 경험 뒤에 있는 이야기를 얻는 데 특히 유용합니다. 이 주제에 대한 삶의 질 탐구의 민감한 성격은 이 프로젝트에서 인터뷰 사용을 뒷받침하는 또 다른 요소입니다.
참가자 모집
이 프로젝트에 대한 우리의 채용 전략은 직접적인 생활 경험을 가진 사람들을 적극적으로 채용하기 위해 목적적 샘플링이라는 접근 방식을 사용했습니다. 157 – 160 환자, 간병인 및 공공 참여 직원은 다양한 파트너 조직, 건강 진료소, 지역 및 지방 정신 건강 지원 협회 및 재단을 통해 심리 치료 경험이 있는 사람들과 그 가족에게 연락했습니다.
포함 기준
우리는 주요 우울 장애 및/또는 범불안 장애 치료를 위해 심리 치료, 특히 CBT, 대인 관계 치료 또는 지지 요법 치료를 경험한 사람들과 이야기를 나누려고 했습니다. 참가자들은 현재 심리치료 치료를 받고 있어야 하는 것은 아니며, 단지 그에 대한 실제 경험이 있어야만 합니다. 우리는 심리치료에 접근하고 받는 데 있어 발생할 수 있는 형평성 문제를 이끌어내기 위해 광범위한 지리적, 문화적, 사회경제적 대표성을 추구했습니다.
제외 기준
제외 기준을 설정하지 않았습니다.
참가자들
우리는 주요 우울 장애 및/또는 범불안장애 병력이 있으며 치료의 한 형태로 심리 치료를 경험한 20명의 사람들과 이야기를 나눴습니다. 참가자는 모두 18세 이상이었으며 온타리오 전역에서 모집되었습니다. 참가자들은 도시 중심부뿐만 아니라 시골 및 외딴 지역에 살고 있다고 보고했습니다.
접근하다
인터뷰 시작 부분에서 우리는 보건 기술 평가 과정의 목적(온타리오 보건 품질과 온타리오 보건 기술 자문위원회의 역할과 임무 포함), 참여 위험, 개인 건강 정보 보호에 대해 설명했습니다. 우리는 이러한 속성을 참가자에게 구두 및 정보 편지( 부록 10 )를 통해 설명하고 인터뷰를 시작하기 전에 참가자로부터 동의를 얻었습니다( 부록 11 ). 인터뷰 내용은 녹음되고 전사되었습니다.
참가자와 그 가족의 삶의 질에 대한 생활 상태의 영향, 정신 건강 상태를 관리하고 치료하기 위한 기타 건강 개입 경험, 심리 치료 경험, 치료를 받는 데 경험하는 장벽 및 인식된 모든 것에 초점을 맞춘 인터뷰 질문 치료의 이점이나 한계. 인터뷰 가이드는 부록 12 에 나와 있습니다 .
인터뷰는 일련의 개방형 질문으로 구성되었으며 약 30~90분 동안 진행되었습니다. 인터뷰 질문은 의료 기술 또는 개입의 영향과 관련된 실제 경험을 도출하기 위해 HTA의 환자 및 시민 참여에 관한 의료 기술 평가 국제 관심 그룹이 개발한 목록을 기반으로 했습니다. 161
데이터 추출 및 분석
우리는 참가자 인터뷰의 기록을 분석하기 위해 근거 이론 방법론의 수정된 버전을 선택했습니다. 왜냐하면 이 방법론이 주제를 포착하고 실제 경험 요소를 참가자들 간에 비교할 수 있기 때문입니다. 근거 이론의 귀납적 특성은 지속적인 비교 접근 방식을 사용하여 데이터를 수집하고 분석하는 동시에 응답을 도출하고, 문서화하고, 분석하는 반복적인 프로세스를 따릅니다. 162 , 163 이 접근 방식을 통해 직원은 성적표를 코딩하고 질적 소프트웨어 프로그램 NVivo(QSR International, Doncaster, Victoria, Australia)를 사용하여 주제를 비교했습니다. NVivo를 통해 우리는 심리 치료 치료를 받기 전과 후에 환자의 일상 생활 경험에서 중요한 것이 무엇인지에 대한 환자의 관점에서 주요 우울 장애 또는 범불안 장애를 안고 살아가는 의미와 의미에 대한 인터뷰 데이터의 패턴을 식별하고 해석할 수 있었습니다.
결과
주요우울장애와 범불안장애의 생생한 경험
우울증이나 불안의 증상은 다양한 방식으로 나타나며 어린 시절의 트라우마부터 성인이 되어 겪은 사건(예: 이혼, 가족 구성원의 죽음, 가족과의 이별) 또는 기타 심리적 상태에 이르기까지 수많은 원인과 연관되어 있습니다. 많은 참가자들은 자신의 경험과 결과의 독특하고 개인적인 성격을 강조했으며, 심리 치료와 같은 정신 건강 치료에 대한 자신의 견해가 다른 사람에게는 적용되지 않을 수 있다고 말했습니다.
이러한 개인적인 차이에도 불구하고 참가자들은 자신의 경험에서 몇 가지 공통점을 표현했습니다. 참가자들은 자신의 장애가 자신의 삶에 상당히 부정적인 영향을 미쳤으며 이러한 영향이 삶의 모든 측면, 즉 사회적, 정서적, 신체적으로 확장되었다고 일관되게 보고했습니다. 몇몇 참가자들은 정신 건강 상태의 영향으로 인해 삶의 질이 저하되었다고 말했습니다. 일반적인 예로는 친구 및 가족과의 소원함, 업무 능력 저하, 사교 행사 및 관계의 중단 등이 있습니다.
“... 왜냐하면 그들은 우울증을 이해하지 못하기 때문입니다. 그들 중 많은 사람들은 내가 단지 그것을 속이고 있다고 생각했습니다. 그들 중 일부는 우울증을 실제로 이해하지 못하는 사람들의 모든 정상적인 생각을 생각했습니다. 그래서 우리는 아내와 [나]를 잃었고, 많은 친구와 가족을 잃었습니다.”
참가자들은 청소년기 또는 그 이전에 시작된 정신 건강 문제에 대해 자주 이야기했으며 그 결과 수십 년 동안 지속되는 부정적인 영향을 받았습니다. 참가자들은 성인이든 청소년이든 자신의 정신 건강 상태가 낙인 및 수치심과 연관되어 있다고 말했습니다.
“저는 그 느낌을 기억합니다. 단지 무가치하다는 느낌이 들었고 더 나은 삶을 살 기회가 없었습니다.”
“내가 그것을 보면 '이봐, 내가 이 일을 도와줄 누군가를 구하기까지 40년이 걸렸어. 40년을 기다릴 필요가 없다는 걸 당신도 알잖아요.'”
참가자들은 자신이 직면하고 있는 어려움을 숨기고 싶어하며 자신의 문제를 다른 사람, 심지어 가족에게도 알리는 것을 주저한다고 보고했습니다. 어떤 경우에는 참가자들이 어린 시절 신체적 또는 정서적 트라우마를 경험했으며 이러한 경험이 우울증이나 불안을 유발했다고 느꼈습니다. 이 참가자들은 복잡한 정신 건강 문제에 대해 도움을 구하는 것이 특히 어렵다고 말했습니다. 거의 모든 참가자는 치료를 받기 위해 먼저 인식된 낙인과 수치심을 극복하는 것이 어렵다고 말했습니다. 종종 이 작업에는 몇 년이 걸렸습니다.
“부모님이 저에게 말씀하시는 방식 때문에 제가 도움을 받으려고 한다는 걸 부모님이 알아차릴까봐 정말 무서웠어요.”
“불안과 우울증에 시달리는 아버지 밑에서 자라다 보니 늘 큰 낙인이 있었고, 자연스럽게 그런 낙인이 생겼습니다. 그리고 가장 큰 부분은 사람들에게 폐를 끼치고 싶지 않았다는 것입니다.”
“솔직히 저를 포함해 정신질환을 앓고 있는 많은 사람들은 참을 수 없게 될 때까지 기다리고 기다리고 기다리고 또 기다렸다가 도움을 구합니다.”
주요 우울 장애 및 범불안 장애에 대한 다른 유형의 치료
참가자들은 정신 건강 상태를 치료하기 위해 약물 치료가 심리 치료의 주요 대안 또는 동반자라고 보고했습니다. 그러나 그들은 처음 약물 치료를 받기로 결정할 때 잠재적인 부작용과 약물 복용과 관련된 낙인에 대한 걱정으로 주저함을 자주 보고했습니다.
“그들이 나에게 약을 줄까 두려웠고 그것은 금기시되었습니다. 항우울제를 복용하고 싶지 않다고 생각했는데 균형이 안 맞는 것 같았어요.”
“나는 항우울제를 복용하지 않을 것입니다. 난 그냥하지 않을 것입니다. 확실히, 제가 25살이었을 때, 이러한 것들의 공식화는 지금보다 훨씬 더 조잡했고, 그 중 일부는 끔찍한 부작용을 가지고 있었습니다. 요즘에는 일부 부작용이 훨씬 덜 강조되지만 여전히 존재합니다. 그래서 나는 항우울제를 복용하지 않을 것입니다.”
“그냥 편견이에요. 옛말 '약 먹기 싫은 기분' 아시죠? 나는 그것이 두려웠다.”
주요우울장애나 범불안장애 치료에 있어서 약물요법의 효과는 인터뷰한 사람들에 따라 다양했습니다. 어떤 사람들은 약물 치료가 유익하다고 생각한 반면, 다른 사람들은 약물 치료가 거의 도움이 되지 않는다고 보고했으며 의료 시스템에서 약물 치료에 과도하게 의존하는 것으로 인식되어 좌절감을 표현했습니다. 이 참가자들은 종종 자신의 우울증이나 불안을 과거의 특정 외상 사건으로 추적했으며 약물 치료로는 정신 건강 문제의 궁극적인 원인을 완화할 수 없다고 느꼈습니다.
“그리고 약은 당신이 생각하는 방식을 바꾸지 않습니다. 그것은 생화학의 일부를 변화시켜 도움이 되지만 확실히 당신이 생각하는 방식을 바꾸지는 않을 것입니다.”
"저는 항우울제를 복용할 기회가 없었습니다. 아마도 제 우울증의 성격이 화학적으로 인한 것이 아니었기 때문일 것입니다."
약물이 도움이 되고 효과적이라고 보고한 참가자들은 자신의 장애를 완전히 제거하는 능력 측면에서 그 효과가 제한적이라는 것을 종종 발견했습니다. 그들은 종종 효과적인 약물이나 약물 조합을 찾기 전에 다양한 약물을 시도해야 한다고 언급했습니다. 또한, 대부분의 참가자들은 약물치료를 대안이 아닌 심리치료의 보완물로 여겼으며, 자신의 정신 건강 상태에 대한 가장 효과적인 치료법은 정신치료와 약물치료를 신중하게 조합하는 것이라고 말했습니다. 그러나 이러한 균형은 신속하고 안정적으로 설정하기 어려운 경우가 많았습니다.
"네, 심리치료가 도움이 되었어요. 하지만 때로는 꼭 필요한 것이 항우울제였던 경우도 한두 번 있었는데, 그것이 제가 가장 큰 효과를 얻었습니다."
"그리고 약물 치료의 경우 사람들이 인지 공간에 들어가서 치료 혜택을 받을 수 있도록 하는 것이 목적에 도움이 된다고 생각합니다. 하지만 약물만으로는 결코 효과가 없었을 것입니다."
“저는 60가지 정도의 약물(6-0)을 시도했지만 아무 효과가 없는 사람들을 알고 있습니다. 그리고 당신의 유전적 구성에 무엇이 더 잘 작용할 것인지 알아내려고 일부 연구를 하는 의사는 없습니다. 무엇이 당신에게 효과가 있을지 없을지 알아내는 것은 여전히 정말 헛된 일입니다.”
정신 건강 장애의 개인적이고 독특한 특성으로 인해 참가자들은 종종 효과적인 치료법을 찾기 위해 여러 가지 치료법에 접근했다고 보고했습니다. 이는 참가자들이 다양한 의료 전문가가 제공하는 다양한 치료를 시도함에 따라 수년에 걸쳐 발생했습니다. 그러나 더 효과적인 치료법으로 인식되는 것과 관련된 비용 및 접근 문제로 인해 참가자들은 종종 덜 효과적인 치료법을 계속 사용하여 치료 기간이 길어지고 의료 시스템에 대한 불만을 초래했습니다.
“글쎄요, 저는 많은 것을 시도했습니다. 왜냐하면 다시 말하지만 제한 사항 때문에 특정 항목에만 접근할 수 있기 때문입니다. 당신은 무엇을 할 예정입니까? 그래서 대부분의 사람들은 정신과 의사를 찾아보지만 그 정신과 의사는 실제로 당신에게 어떤 치료도 하지 않습니다. 그렇죠. 그는 약물 치료만 할 것입니다. 그래서 저는 정신 분석가를 찾아보았습니다. 왜냐하면 그 사람은 정신과 의사였기 때문입니다. 그 내용도 다뤄졌지만 그것도 도움이 되지 않았습니다. 그리고 실제로는 나에게 별 도움이 되지 않는 그 사람과 오랜 시간을 보냈다.”
“그래서 저는 [비용 문제와 관련하여] 조금 더 위험한 온라인 커뮤니티에 가기 전에 그러한 선택을 했습니다. 때로는 정말 멋지고 사려 깊은 사람을 만날 수도 있고, 때로는 정당한 이유로 해당 커뮤니티에 속하지 않는 사람을 만날 수도 있습니다.”
심리치료 접근에 대한 장벽
효과적이고 접근 가능한 치료법을 끊임없이 찾는 경험은 우리가 인터뷰한 사람들에게 공통된 경험이었습니다. 참가자들은 효율성과 비용의 균형을 맞춘 치료법을 찾고 있다고 보고했습니다. 그리고 심리치료의 대인관계 특성으로 인해 참가자들은 그 효과가 종종 치료를 제공하는 의료 전문가에 따라 달라진다고 느낀다고 보고했습니다. 따라서 참가자들은 효과적이고 지속 가능한 심리 치료를 찾는 데 있어 비용, 적절한 의료 전문가에 대한 물리적 접근(종종 과도한 대기 시간이 필요함), 치료 옵션에 대한 정보 부족이라는 세 가지 주요 장벽을 확인했습니다.
비용
인터뷰에 참여한 많은 사람들의 경우, 심리 치료 비용이 자신의 상태를 효과적으로 치료하는 데 필요하다고 생각하는 심리 치료의 유형과 빈도에 접근하는 데 장애가 되는 것으로 보고되었습니다. 참가자들은 치료 결정에서 효율성과 비용 중 하나를 선택해야 하는 경우가 많았으며, 이로 인해 정신 건강 상태가 더 오래 지속되고 삶의 질에 부정적인 영향을 미치게 되었습니다.
“정신분석은 효과적이지 않았습니다. 하지만 당시 제가 수입이 없었기 때문에 경제적으로 이용할 수 있는 유일한 것은 정신분석이었습니다. 이제 나중에 수입이 생길 때 도움이 되는 다른 그룹에 접근할 여유가 생겼습니다.”
“나의 가장 큰 좌절감은 적어도 나 같은 사람들에게는 비용 때문에 적절한 치료를 거의 받을 수 없다는 것입니다.”
"그런 다음에는 비용이 많이 들기 때문에 누군가를 얼마나 오래 볼 수 있는지 또는 얼마나 자주 볼 수 있는지 제한해야 합니다."
본인 부담으로 원하는 정신 건강 치료를 받을 수 있었던 참가자들은 여전히 치료 비용에 대해 불안감을 느끼고 정신 건강 관리 서비스 제공자가 때때로 차등 요금을 제공할 때 감사함을 느낀다고 보고했습니다. 이러한 불안은 환자와 치료사 사이의 대인 관계 역학 또는 제공되는 치료 유형으로 인해 궁극적으로 효과적이지 않을 수 있는 의료 서비스에 대한 비용 지불로 인해 발생할 수 있습니다.
“저는 그녀와 6년 동안 함께 일해 왔으며 연간 4,000~5,000달러 정도를 자비로 지불하고 있습니다. 그리고 저는 그것에 대해서도 꼭 말하고 싶었습니다. 왜냐면 그것이 정말 큰 문제라고 생각했기 때문입니다. 이 곳이 제 불안을 야기한 핵심 문제를 실제로 다루고 있는 곳이고, 어쩌면 결국에는 그로부터 어느 정도 안도감을 얻을 수도 있을 것입니다. [항상 비용을 지불하는 것이] 정말 답답해요.”
“저는 [저의 치료사]를 2주에 한 번씩 만나요. 왜냐하면 그것이 우리가 감당할 수 있는 돈이기 때문입니다. 우리는 [비용] 차등제에 의존합니다.”
"저는 치료비를 감당하기 위해 실제로 상당한 빚을 지고 있는 사람들을 알고 있습니다. 특히 지금 당장 이용할 수 있는 치료법이 효과가 있을지 알 수 없기 때문입니다."
적절한 치료 제공자에 대한 물리적 접근
참가자들은 원하는 유형의 치료 제공자에게 물리적으로 접근할 수 없는 것이 일반적인 장벽이라고 보고했습니다. 이러한 물리적 장벽은 본질적으로 지리적인 것일 수도 있고 긴 대기자 명단의 형태로 나타날 수도 있습니다. 북부 온타리오에서 온 참가자들은 자신이 선택한 치료 제공자를 만나려면 먼 거리와 이동 시간이 필요하다고 말했습니다. 도시 지역의 사람들은 다른 곳에서는 이용할 수 없는 정신 건강 서비스에 대한 더 많은 옵션을 갖게 되어 얼마나 다행이라고 자주 말했습니다.
"저는 사람들이 [토론토의] University Avenue 근처에 살지 않는데 어떻게 정신 건강 서비스를 받는지 일반적으로 이해하지 못합니다."
“썬더베이에 있는 상담사를 만나러 가려면 3시간을 운전해야 해요. 음, 내 [파트너]는 3시간을 운전해야 해요.”
"밖에 서비스가 있다는 것을 알고 있지만 그 수가 적고 모든 일을 진행하는 데 시간이 너무 오래 걸리기 때문에 적극적으로 도움을 구하더라도 받기가 어렵습니다."
주 전역의 참가자들은 대기자 명단이 길기 때문에 도움이 될 수 있다고 생각되는 정신 건강 서비스를 이용할 수 없다고 일관되게 한탄했습니다. 긴 대기자 명단은 극도의 좌절감을 불러일으켰고 종종 참가자들이 덜 효과적인 치료에 접근하거나 도움이 되지 않는다고 생각하는 의료 전문가와 함께 머무르는 결과를 낳았습니다.
“사람들이 대학에 다니지 않으면 접근하기가 매우 어렵습니다. 무료 치료를 받으려면 6개월에서 18개월 정도 기다리거나 누군가를 만나려면 시간당 170~200달러를 지불해야 할 것입니다.”
“그래서 이 일은 계속될 수 없다고 생각했어요. 이것은 계속될 수 없습니다. 그래서 저는 이에 대해 뭔가 조치를 취하기로 결정했습니다. 관료적인 방식으로 가정의를 만나서 화요일 오후에 저를 볼 수 있지만 지금부터 8개월 후에만 만날 수 있는 정신과 의사를 추천하도록 하는 것보다 그게 정말 그렇습니다. 그게 실제로 작동하는 방식입니다. 저는 그냥 누군가를 직접 찾기로 결정했습니다.”
몇몇 환자들은 긴 대기자 명단을 피하고 정신 건강 서비스를 더 빨리 이용하기 위해 병원 응급실 서비스를 이용했다고 보고했습니다.
“대기자 명단에 올라 있으면 온타리오에서는 결코 심리 치료를 받을 수 없다는 것이 일반 상식인 것 같습니다. OHIP 또는 병원 시스템을 통해 심리 치료를 받을 수 있는 유일한 방법은 ER(응급실)을 이용하는 것입니다.”
“저는 정신과 치료가 정말 절실하고 원한다고 말하는 다른 사람들과 이야기를 나눴습니다. 그렇지 않다면 약을 주고 문제를 조금 완화할 수 있는 사람을 원합니다. 제가 추천하는 것은 항상 다음과 같습니다. 말하기 싫지만 자살 시도를 가장하고 응급실로 가세요. [그것]은 당신을 최전선으로 데려다 줄 것입니다.”
“그는 정말 상황이 좋지 않을 때 응급 상황에 처해 정신과 의사에게 빨리 가는 데 도움이 될 것이라고 제안했습니다. 그런데 병원에 와서 설명했더니 실제로는 저한테 소리 지르면서 이건 따라할 절차가 아니라고 하더군요.”
치료 옵션에 대한 정보 부족
인터뷰에 참여한 많은 사람들은 가장 효과적인 치료법에 접근하는 데 장애가 되는 정보 부족을 언급했습니다. 참가자들은 의료 시스템 이용의 복잡성과 정신 건강 상태에 사용할 수 있는 다양한 치료 유형에 압도당했다고 보고했습니다. 압도당하는 느낌은 우울증이나 불안이 청소년기에 시작된 경우 더욱 심각한 것으로 보고되었습니다.
“사람들이 스스로를 도울 수 있도록 도움이 되는 것들이 온라인에 있습니다. 하지만 다시 한번 설명할 사람이 없으면 사람들이 접근하기가 조금 더 어렵다고 생각합니다.”
“정신과 의사, 심리학자, 치료사, 인지 행동 치료사… 예를 들어, 실제로 사업에 종사하지 않는 한 누가 무엇을 하는지 모르겠습니다. 그리고 당신은 그들이 당신에게 어떻게 도움이 될지조차 모릅니다.”
몇몇 참가자들은 온라인이든 다른 곳이든 도움과 정보를 이용할 수 있다는 사실을 알았지만 이에 액세스하는 방법과 위치를 알지 못해 좌절감을 느꼈습니다.
“다른 질병에 비해 이 분야는 정보가 훨씬 더 가치가 있을 수 있는 분야 중 하나입니다. 자신의 신장을 적출할 수 없기 때문입니다. 하지만 당신은 할 수 있습니다
어느 정도 정신 건강을 유지하고 일반의(GP)의 도움을 받아 스스로를 도우십시오.”
“Thunder Bay는 온타리오 북서부의 허브와 비슷하지만 [그러나] 이 지역에서 제공하는 것이 항상 매우 명확하거나 간결하지는 않습니다… 서비스에 액세스하고 도움을 받으려고 적극적으로 노력하고 있지만 여전히 많은 정보를 얻지 못하는 경우 매우 실망스럽습니다. 그래서 나는 그것이 아마도 가장 큰 [좌절] 중 하나가 될 것이라고 말하고 싶습니다.”
주요우울장애 및 범불안장애에 대한 심리치료
참가자들은 일단 심리치료를 받을 수 있게 되면 긍정적인 결과를 얻었다고 보고했지만, CBT, 대인관계 치료, 지지 요법 중 어떤 유형의 심리치료가 가장 효과적인지에 대해서는 의견이 달랐습니다. 참가자들은 또한 그룹 치료와 개인 심리 치료에 대한 선호도에 대해 의견 차이가 있었습니다. 어떤 사람들은 그룹 환경에서 말하는 것이 더 효과적이라고 생각한 반면, 다른 사람들은 신뢰할 수 있는 의료 전문가와의 개별 치료 세션이 가장 큰 이점을 발견했습니다.
다양한 유형의 심리치료에 대한 선호도와 효과에 대한 인식의 차이는 환자의 정신 건강 상태 경험의 개인적이고 고유한 성격의 결과일 가능성이 높습니다. 어떤 사람에게는 가장 효과적인 방법이 다른 사람에게는 효과적이지 않을 수도 있습니다. 우리가 인터뷰한 사람들은 심리치료에 대한 자신의 경험, 가치, 인식이 반드시 다른 사람에게 적용되는 것은 아니라는 점을 인정하면서 이러한 감정을 표현했습니다.
“나의 가장 큰 좌절감은 제한된 양식입니다. 도움을 받기 위해 구독해야 하는 치료법이 무엇인지 말하지 마세요. 내가 딱 맞는 핏을 필요로 하는 독특하고 복잡한 개인이라는 점을 충분히 공개하세요. 왜냐하면 내가 더 나아지면 생산성이 뛰어나고 자산이 되기 때문입니다. 그러나 당신은 나를 계속 사각지대에 밀어넣습니다. 구멍]…. 글쎄, 나는 둥글다. 작동하지 않습니다.”
심리 치료의 이점에 관해 이야기할 때 많은 참가자들은 자신의 감정적 부담을 털어놓고 함께 공유할 수 있는 신뢰할 수 있는 사람을 만난 것에 안도감을 표했습니다. 이는 신뢰 관계를 형성할 수 있는 치료 제공자를 찾기 전에 많은 시간과 돈을 소비한 경우 특히 그렇습니다.
“누군가가 나를 위해 싸워주었기 때문에 세상의 무게가 내 어깨에서 내려온 것 같은 느낌이 들었습니다.”
“제 생각엔 화학 때문인 것 같아요. 나는 당신이 전문적인 도움을 구할 때, 그리고 가정의나 그와 같은 전문가가 필요할 때 화학적 성질이 있을 수도 있고 없을 수도 있고, 효과가 있을 수도 있고 없을 수도 있다고 생각합니다. 그게했다."
다른 참가자들은 우울증이나 불안을 다루는 데 도움이 되는 도구를 통해 독립심과 자립심을 얻을 수 있다는 점에서 심리치료의 이점을 확인했습니다.
“나는 심리치료가 나에게 더 [도움] 필요하다는 것을 깨달았습니다. 실제로 나에게 기술을 제공하고 작업을 수행하고 있습니다.”
"CBT를 통해 가르치고 나중에 [변증법적 행동 치료에서] 가르칠 기술 중 일부는 내 생각이 건강하지 못한 상황을 극복하는 데 큰 도움이 되었고 건강하지 못한 생각에 도전할 수 있는 기술을 제공했다고 생각합니다."
“예를 들어, 인지 치료는 생각을 살펴보고 반박하거나 생각이 얼마나 현실적인지 [평가]하는 데 정말 도움이 되었고, 마음챙김 기반 훈련, 불안 발작 중 호흡 방법을 배우는 것도 도움이 되었습니다. , 그런 것.”
마지막으로, 자신의 우울증이나 불안을 어린 시절의 충격적인 사건으로 추적한 일부 참가자들은 심리 치료가 그러한 사건을 건전한 방식으로 논의하고 조사하는 데 도움이 되었다고 느꼈습니다. 신뢰할 수 있는 치료 제공자와 이러한 사건에 대해 이야기하면 어느 정도 안도감과 부담이 줄어들었고, 환자들은 이것이 매우 유익하다고 보고했습니다.
“저는 그 치료를 시작한 이후로 심각한 우울증을 겪어본 적이 없습니다. 우스꽝스럽습니다. 이전에 닿지 않았던 가려움증을 마침내 긁어주는 것 같은 느낌이 듭니다. 마침내 그런 것들에 대해 이야기할 수 있다는 것이 문제를 해결할 수 있게 해주는 것입니다.”
“내가 한 유일한 일은 가족과 친구들이 나에게 큰 변화를 가져왔다는 것을 알아차린 것 같은 느낌을 받은 것입니다. 그것은 단지 약물을 투여하고 계속하는 것이 아니라 실제로 돌아가서 벗겨내고 고통스러운 것들을 보는 것입니다. 그러나 남은 생애 동안 계속해서 이러한 트라우마와 악몽, 끔찍한 일들을 겪을 필요가 없는 방식으로 처리하는 것입니다. .”
우리가 인터뷰한 많은 사람들은 효과적인 심리 치료를 찾기 전에 치료 방법을 찾는데 보낸 시간을 회상했습니다. 그들은 이것이 시간낭비라고 한탄했고, 효과적인 심리치료를 찾기 전에 우울증이나 불안을 안고 불필요하게 보낸 수년에 대해 큰 좌절감을 표현했습니다.
“이제 어른이 되어 돌이켜보면 내가 겪은 일과 무엇이 도움이 되었는지 훨씬 더 잘 이해하고 있지만, 당시에는 나에게 필요한 것이 무엇인지, 무엇을 물어봐야 할지 알 수 있는 참고 자료나 정보 기반이 없었을 때 왜냐하면 그것은 내가 분명히 표현할 수 있는 것이 아니었기 때문입니다.”
“제가 20대에 이런 치료를 받았더라면 대처하고 해결하고 계속해서 커리어를 이어갈 수 있었을 거라고 생각해요. 요즘 내 우울증의 가장 큰 이유는 일을 할 수 없다는 사실이다.”
“자원을 이용할 수 있는 완벽한 세상에서 정신과 의사가 있었더라면 지금 내가 다루고 있는 많은 문제를 정리할 수 있었던 것은 15년 정도의 시간이었습니다. 더 일찍 할 수도 있었을 텐데.”
논의
우리가 인터뷰한 사람들은 주요우울장애와 범불안장애가 삶의 질에 부정적인 영향을 미친다고 일관되게 보고했습니다. 참가자의 장애 원인은 다양했지만 참가자들은 자신의 상태에 대한 효과적인 치료법을 찾고자 하는 비슷한 절실한 소망을 표현했습니다. 그들은 정신 건강 문제에 대한 인식된 낙인과 수치심을 극복한 후, 그 자체로 오랜 과정이었으며, 정신 요법, 약물 요법 또는 둘 다를 통해 효과적이고 지속 가능한 치료를 받기 위한 긴 여정에 직면했다고 보고했습니다. 각 개인의 정신 건강 문제 경험의 개인적이고 고유한 특성으로 인해 참가자의 치료 여정과 인지된 치료 이점은 다양했습니다. 참가자들은 또한 다양한 유형의 심리치료(예: CBT, 대인관계 치료, 지지 치료)의 효과에 대한 견해와 그룹 치료와 개인 치료에 대한 선호도가 달랐습니다. 그러나 모든 참가자는 궁극적으로 자신이 선호하는 유형의 심리 치료를 받는 것이 우울증이나 불안을 다루는 데 도움이 된다는 데 동의했습니다.
참가자들은 일반적으로 성공적인 치료법을 찾기 전에 장애물을 경험했습니다. 이러한 장애물은 종종 정신 건강 치료 제공자 및 자신이 선택한 치료에 대한 접근과 관련이 있었습니다. 참가자들은 또한 심리 치료 서비스를 받으려고 할 때 비용, 지역, 다양한 치료 옵션에 대한 정보 접근과 관련된 장벽을 포함하여 여러 형평성 문제를 경험했다고 보고했습니다.
결론
주요우울장애나 범불안장애를 경험한 사람들은 심리치료에 대한 긍정적인 경험을 보고했습니다. 그러나 그들은 또한 적시에 효과적인 심리 치료를 찾는 데 방해가 되는 많은 장벽을 경험했다고 보고했습니다. 참가자들은 자신이 받는 심리치료 유형을 더 자유롭게 선택할 수 있기를 원한다고 보고했습니다. 너무 자주 그들은 정신 건강 치료에서 효율성과 비용의 균형을 맞춰야 한다고 느꼈고, 이로 인해 덜 효과적인 치료에 의존해야 하고 자신의 상태로 고통받는 데 더 많은 시간을 소비해야 한다고 느꼈습니다.
감사의 말
의료 편집자는 Kara Stahl이었습니다. 이 보고서의 개발 및 제작에 참여한 다른 사람들로는 Harrison Heft, Claude Soulodre, Ana Laing, Kellee Kaulback, Andrée Mitchell, Anil Thota, Vivian Ng, Nancy Sikich 및 Irfan Dhalla가 있습니다.
이 보고서를 준비하는 데 전문적인 조언을 해주신 다음 분들께 감사드립니다: Nick Kates 및 Randi McCabe(McMaster University 및 St. Joseph's Healthcare Hamilton); Jan Kasperski(온타리오 심리학 협회); Stephanie Carter, Judith Laposa 및 Enza Mancuso(중독 및 정신 건강 센터); Claire Watson(온타리오 심리치료사 협회); Harindra Wijeysundera(토론토 대학교); 및 David Tannenbaum (토론토 마운트 시나이 병원).
본 보고서에 표현된 진술, 결론 및 견해는 자문을 받은 전문가의 견해를 반드시 대변하는 것은 아닙니다.
약어
| ADM | 항우울제 |
| 암스타 | 체계적인 검토를 평가하기 위한 측정 도구 |
| BDI | 벡 우울증 목록 |
| CADTH | 캐나다 보건 약물 및 기술 기관 |
| CBT | 인지 행동 치료 |
| CER | 비용 효율성 비율 |
| CI | 신뢰 구간 |
| 크리 | 신뢰할 수 있는 간격 |
| 데일리 | 장애 조정 생애년 |
| DSM | 진단 및 통계 매뉴얼 |
| 에드 | 응급실 |
| 정규직 | 풀타임 상당 |
| 갓 | 범불안장애 |
| GP | 일반의 |
| 등급 | 권고사항 평가, 개발 및 평가의 등급화 |
| HDRS | 해밀턴 우울증 평가 척도 |
| HR | 위험 비율 |
| ICD-10 | 질병 및 관련 건강 문제의 국제 통계 분류, 제10판 |
| 아이서 | 증분 비용 효율성 비율 |
| INB | 증분 순 이익 |
| IPT | 대인관계 치료 |
| MDD | 주요 우울 장애 |
| MDE | 주요 우울증 에피소드 |
| ODB | 온타리오 의약품 혜택 프로그램 |
| 오힙 | 온타리오 건강 보험 플랜 |
| 또는 | 교차비 |
| 프리즈마 | 체계적인 검토 및 메타 분석을 위해 선호되는 보고 항목 |
| 칼리 | 품질 조정 수명 연도 |
| RCT | 무작위 대조 시험 |
| ₩₩ | 상대적 위험 |
| SD | 표준 편차 |
| SE | 표준 에러 |
| SGA | 2세대 항우울제 |
| SMD | 표준화된 평균 차이 |
| SNRI | 세로토닌-노르에피네프린 재흡수 억제제 |
| SSRI | 선택적 세로토닌 재흡수 억제제 |
| TCA | 삼환계 항우울제 |
| 대량살상무기 | 가중 평균 차이 |
| WTP | 지불 의향 임계값 |
용어 사전
| 기본 사례, 비용 효율성 분석 | 균일성과 투명성을 촉진하고 다양한 기술과 다양한 결정에 대한 결과를 비교할 수 있도록 하는 모든 평가에 사용되는 권장 방법 세트입니다. |
| 기본 사례, 예산 영향 분석 | 현재 관행이 변경되지 않는 예상 또는 가상 시나리오입니다. 기본 사례는 검토 중인 기술이 사용되는 대체 시나리오와의 비교를 위해 사용됩니다. |
| 인지 행동 치료 | 사고와 행동의 패턴을 변화시켜 문제를 해결하는 데 초점을 맞춘 대화치료 방법입니다. |
| 비용 효율적 | 가격 대비 좋은 가치. 기술이나 개입의 전반적인 이점이 비용을 정당화합니다. |
| 비용-효용 분석 | 수명 및 삶의 질 향상에 대비해 개입 비용을 비교하여 개입의 금전적 가치를 추정하는 분석 유형입니다. 결과는 “질보정 생애년” 또는 QALY당 달러 금액으로 표시됩니다. |
| 장애 조정 수명(DALY) | 품질 조정 수명 연도에 대한 대안입니다. 1 DALY는 1년의 건강한 삶을 의미합니다. 계산은 이론적 최대치와 비교하여 개인의 질병 부담으로 인한 DALY 손실을 결정합니다. 상실된 DALY는 때때로 연령에 따라 평가되므로 젊은 사람의 장애는 노인의 동일한 장애보다 DALY 점수에 더 큰 영향을 미칠 수 있습니다. |
| 할인 | 비용과 건강상의 이점이 미래보다 현재 더 가치 있다고 생각하는 방법입니다. |
| 범불안장애 | 대개 명확한 외부 원인 없이 건강이나 돈과 같은 일상적인 생활 문제에 대해 정상적인 수준보다 훨씬 더 큰 걱정을 갖게 되는 만성 질환입니다. 신체적 증상에는 불면증, 피로, 두통 또는 메스꺼움이 포함될 수 있습니다. |
| 증분 비용 | 다른 검사나 치료 대신에 하나의 검사나 치료를 사용하는 것과 관련된 추가 비용입니다. |
| 증분 비용 효율성 비율 | 증분 비용을 효율성으로 나누어 개입에 대한 "혜택 단위"를 결정합니다. 증분 비용은 연구 중인 치료 비용과 대체 치료 비용의 차이입니다. 효과는 일반적으로 추가 수명 또는 "질 조정 수명"으로 측정됩니다. |
| 증분 순 이익 | 두 가지 개입의 비용 차이와 비교하여 혜택의 차이를 조사하는 비용 효율성 분석의 한 유형입니다. 이는 관심 있는 개입으로 인해 증가된 이익(“상대적 이익”)과 “지불 의향” 임계값(의료 혜택에 할당된 최대 가치) 간의 차이에서 대안 비용을 뺀 금액을 달러 단위로 표현합니다. 간섭. |
| 대인관계 치료 | 환자가 다른 사람, 특히 친구 및 가족과의 관계, 그리고 주변 환경과 관련하여 자신을 어떻게 보는지에 초점을 맞춘 대화 요법의 한 형태입니다. |
| 주요 우울 장애 | 슬픔을 느끼고 즐거운 활동에 참여하려는 욕구가 부족한 지속적이고 종종 반복되는 정신 상태입니다. 직장, 가족, 수면, 식욕, 대인 관계 및 전반적인 건강에 부정적인 영향을 미칠 수 있습니다. |
| 마르코프 모델 | 치료 과정에서 환자의 건강 상태를 측정하는 모델링 유형입니다. 환자는 치료 효과와 질병 진행에 따라 한 건강 상태를 유지할 수도 있고 한 건강 상태에서 다른 건강 상태로 이동할 수도 있습니다. |
| 품질 조정 수명(QALY) | 환자가 시술을 통해 얻은 연수와 추가 연수의 질(기능 능력, 통증 없음 등)을 모두 고려하는 측정입니다. QALY는 일반적으로 비용-효용 분석에서 결과 측정으로 사용됩니다. |
| 무작위 대조 시험 | 한 그룹은 연구 중인 치료를 받고 다른 그룹은 다른 치료 또는 위약(치료 없음)을 받는 등 피험자를 무작위로 다른 그룹으로 배정하여 한 접근법의 효과를 비교하는 연구 유형입니다. 다른. |
| 감광도 | 검사를 받은 질환이 있는 사람을 정확하게 식별하는 검사 능력(즉, 해당 질환이 있는 사람에게 얼마나 긍정적인 결과가 나오는지). |
| 민감도 분석 | 모든 평가에는 어느 정도의 불확실성이 포함되어 있습니다. 연구 결과는 주요 매개변수가 취하는 값에 따라 달라질 수 있습니다. 민감도 분석은 연구 결과에 미치는 영향을 보여주기 위해 각 매개변수에 대한 추정치를 다양하게 하는 방법입니다. 민감도 분석에는 다양한 유형이 있습니다. 예로는 결정론적, 확률론적, 시나리오가 있습니다. |
| 통계 학적으로 유의 | 효과가 없다는 가정(“귀무가설”)이 참일 가능성이 충분히 없을 경우 분석 결과는 통계적으로 유의합니다. 일반적으로 귀무가설이 참일 경우 결과가 발생했을 가능성이 5% 미만인 경우 결과는 통계적으로 유의한 것으로 간주됩니다. |
| 지지 요법 | 환자의 생리적 안녕과 자립을 개선하거나 유지하기 위해 고안된 치료입니다. |
| 체계적인 검토 | 특정 연구 질문을 평가하는 모든 이용 가능한 연구를 체계적으로 식별하고 평가하여 연구 질문에 대답하는 프로세스입니다. 체계적인 검토 과정은 투명하고 객관적으로 설계되었으며 연구 질문에 대한 답변을 결정할 때 편견을 줄이는 것을 목표로 합니다. |
| 시간 지평 | 비용과 결과는 선택한 기간 내에 조사됩니다. 경제적 평가에서는 이 기간을 기간이라고 합니다. |
| 공익사업 | 개인의 건강 상태에 부여되는 인식된 가치입니다. |
부록
부록 1: 문헌 검색 전략
임상 증거 검색
검색일자 : 2016년 10월 27일
검색된 데이터베이스: Ovid MEDLINE, Embase, PsycINFO, Cochrane Systematic Reviews 데이터베이스, 효과 리뷰 초록 데이터베이스, CRD 건강 기술 평가 데이터베이스, NHS 경제 평가 데이터베이스 및 EBSCOhost CINAHL.
데이터베이스: EBM 리뷰 – 체계적 리뷰의 Cochrane 데이터베이스 <2005년 ~ 2016년 10월 26일>, EBM 리뷰 – 효과 리뷰 초록 데이터베이스 <2015년 1분기>, EBM 리뷰 – 보건 기술 평가 <2016년 3분기>, EBM 리뷰 – NHS 경제 평가 데이터베이스 <2015년 1분기>, Embase <1980년부터 2016년까지 43주차>, Epub Ahead of Print, In-Process & Other Non-Indexed Citations, Ovid MEDLINE(R) Daily 및 Ovid MEDLINE(R) <1946년부터 현재까지 >, PsychINFO <1967년 ~ 2016년 10월 3주차> 검색 전략:
-
1우울증 장애, 전공/(37477)
-
2((우울증* 또는 우울증* 또는 우울증*) adj2 (중요 또는 장애* 또는 만성 또는 치료 저항성 또는 중증 또는 난치성 또는 지속성 또는 급성 또는 임상적 또는 단극성*)).ti,ab,kf. (211579)
-
삼불안 장애/(55295)
-
4((anxiet* adj3 Generali#ed) 또는 GAD).ti,ab,kf. (35372)
-
5또는/1–4(291922)
-
6인지치료/(75023)
-
7(((인지 또는 행동*) adj2 (치료* 또는 심리치료*)) 또는 인지 행동* 또는 CBT).ti,ab,kf. (130287)
-
8심리치료/(179385)
-
9(((대인 관계 또는 대인 관계) adj2 (치료* 또는 심리 치료*)) 또는 IPT).ti,ab,kf. (8309)
-
10(지지 형용사2(상담 또는 치료* 또는 심리치료*)).ti,ab,kf. (15900)
-
11또는/6–10(337312)
-
125, 11(26204)
-
13메타분석.pt. (75032)
-
14메타분석/또는 주제/또는 특급으로서의 메타분석 기술 평가, 생물의학/(278355)
-
15(((체계적* 또는 방법론적*) adj3(검토* 또는 개요*)) 또는 통합 분석 또는 출판된 연구 또는 출판된 문헌 또는 수기 검색* 또는 수기 검색* 또는 medline 또는 pubmed 또는 embase 또는 cochrane 또는 cinahl 또는 데이터 합성* 또는 데이터 추출* 또는 HTA 또는 HTA 또는 (기술* 조정(평가* 또는 개요* 또는 평가*))).ti,ab. (569603)
-
16(메타 분석* 또는 메타 분석* 또는 건강 기술* 평가*).mp. (402075)
-
17또는/13–16(798205)
-
1812, 17(2433)
-
19(코멘트 또는 사설 또는 편지 또는 의회).pt. (3079506)
-
2019가 아닌 18(2407)
-
21(청소년/또는 특급 아동/또는 특급 유아/) 만급 성인이 아님/(3647446)
-
2221이 아닌 20 (2210)
-
23영어로 22개로 제한[CDSR,DARE에서는 유효하지 않은 제한; 기록이 유지됨] (2014)
-
2423 페페즈(612) 사용
-
2512 사용 coch,dare,clhta,cleed (96)
-
2624 또는 25 (708)
-
27주요우울증/(155728)
-
28((우울증* 또는 우울증* 또는 우울증*) adj2 (중요 또는 장애* 또는 만성 또는 치료 저항성 또는 중증 또는 난치성 또는 지속성 또는 급성 또는 임상적 또는 단극성*)).tw,kw. (221397)
-
29범불안장애/(10981)
-
30((anxiet* adj3 Generali#ed) 또는 GAD).tw,kw. (36257)
-
31또는/27–30(322221)
-
32인지 치료/또는 인지 행동 치료/(75879)
-
33(((인지 또는 행동*) adj2 (치료* 또는 심리치료*)) 또는 인지 행동* 또는 CBT).tw,kw. (138989)
-
34*심리치료/(112510)
-
35심리치료/ 및 (심리치료 또는 심리치료*).tw,kw. (109012)
-
36(((대인 관계 또는 대인 관계) adj2 (치료* 또는 심리 치료*)) 또는 IPT).tw,kw. (8947)
-
37(지원 형용사2(상담 또는 치료* 또는 심리치료*)).tw,kw. (16551)
-
38또는/32–37(308774)
-
3931, 38(26091)
-
40메타 분석/ 또는 “메타 분석(주제)”/ 또는 생물의학 기술 평가/ (270975)
-
41(((체계적* 또는 방법론적*) adj3(검토* 또는 개요*)) 또는 통합 분석 또는 출판된 연구 또는 출판된 문헌 또는 수기 검색* 또는 수기 검색* 또는 medline 또는 pubmed 또는 embase 또는 cochrane 또는 cinahl 또는 데이터 합성* 또는 데이터 추출* 또는 HTA 또는 HTA 또는 (기술* 조정(평가* 또는 개요* 또는 평가*))).ti,ab. (569603)
-
42(메타 분석* 또는 메타 분석* 또는 건강 기술* 평가*).mp. (402075)
-
43또는/40–42(797109)
-
4439 및 43(2920)
-
45논평/ 또는 사설/ 또는 편지/ 또는 회의 요약.pt. (5348466)
-
4645가 아닌 44 (2826)
-
47특급 청소년/ 특급 성인 아님/ (1996249)
-
4847이 아닌 46 (2736)
-
4948개를 영어로 제한합니다. [CDSR,DARE에서는 유효하지 않은 제한입니다. 기록이 유지되었습니다] (2535)
-
5049 emez 사용 (888)
-
51주요우울증/ (155728)
-
52((우울증* 또는 우울증* 또는 우울증*) adj2 (중요 또는 장애* 또는 만성 또는 치료 저항성 또는 중증 또는 난치성 또는 지속성 또는 급성 또는 임상적 또는 단극성*)).ti,ab,id. (217534)
-
53범불안장애/ (10981)
-
54((anxiet* adj3 Generali#ed) 또는 GAD).ti,ab,id. (35417)
-
55또는/51–54(318654)
-
56인지 치료/또는 인지 행동 치료/(90317)
-
57(((인지 또는 행동*) adj2 (치료* 또는 심리치료*)) 또는 인지 행동* 또는 CBT).ti,ab,id. (133272)
-
58대인관계 심리치료/(1323)
-
59(((대인 관계 또는 대인 관계) adj2 (치료* 또는 심리 치료*)) 또는 IPT).ti,ab,id. (8525)
-
60지지적 심리치료/ (491)
-
61(지원 형용사2(상담 또는 치료* 또는 심리치료*)).ti,ab,id. (15968)
-
62또는/56–61(183003)
-
6355, 62(19716)
-
64(((체계적* 또는 방법론적*) adj3(검토* 또는 개요*)) 또는 통합 분석 또는 출판된 연구 또는 출판된 문헌 또는 수기 검색* 또는 수기 검색* 또는 medline 또는 pubmed 또는 embase 또는 cochrane 또는 cinahl 또는 데이터 합성* 또는 데이터 추출* 또는 HTA 또는 HTA 또는 (기술* 조정(평가* 또는 개요* 또는 평가*))).ti,ab. (569603)
-
65(메타 분석* 또는 메타 분석* 또는 건강 기술* 평가*).mp. (402075)
-
66(체계적인 검토 또는 메타 분석).md. (28295)
-
67또는/64–66(783417)
-
6863, 67(1821)
-
69(사설 또는 댓글 회신 또는 편지).dt. (167736)
-
7069가 아닌 68(1781)
-
71영어로 70으로 제한[CDSR,DARE에서는 유효하지 않은 제한; 기록이 유지되었습니다] (1652)
-
7270은 정신병을 사용한다(498)
-
7326 또는 50 또는 72 (2094)
-
7473을 yr=“2000 -Current”로 제한합니다. [제한은 DARE에서는 유효하지 않습니다. 기록이 유지됨] (1998)
-
7574 emez 사용 (855)
-
7674 페페즈(580) 사용
-
7774 심령 사용(468)
-
7874 사용 코치 (21)
-
7974 감히 쓰다 (24)
-
8074화(16)
-
8174 유즈클리드(34)
-
8274에서 중복 제거(1443)
EBSCO호스트 CINAHL
회색문학
검색일자 : 2016년 10월 31일
검색된 웹사이트: HTA Database Canadian Repository, Alberta Health Technologies Decision Process review, Canadian Agency for Drugs and Technologies in Health(CADTH), Institut national d'excellence en santé et en services sociaux(INESSS), Institute of Health Economics(IHE), McGill University Health Center 건강 기술 평가 부서, NICE(National Institute for Health and Care Excellence), AHRQ(Agency for Healthcare Research and Quality) 증거 기반 진료 센터, 호주 정부 의료 서비스 자문 위원회, Blue Cross Blue Shield 임상 효과 센터 , 메디케어 및 메디케이드 서비스 기술 평가 센터, 임상 및 경제 검토 연구소, 아일랜드 건강 정보 및 품질 기관 건강 기술 평가, 워싱턴 주 보건 당국 건강 기술 검토, NHS PROSPERO 체계적 검토의 국제 전향적 등록
사용된 키워드: 인지; CBT; 행동치료; 행동치료; 행동 상담; 행동 상담; 행동 상담; 행동 상담; 대인관계; IPT; 지지 요법; 지지 상담; 지지 상담; 심리치료
결과: 33
경제적 증거 검색
검색일자 : 2016년 10월 28일
검색된 데이터베이스: Ovid MEDLINE, Embase, PsycINFO, Cochrane Systematic Reviews 데이터베이스, Cochrane CENTRAL, 효과 리뷰 초록 데이터베이스, CRD 건강 기술 평가 데이터베이스, NHS 경제 평가 데이터베이스 및 EBSCOhost CINAHL
데이터베이스: EBM 리뷰 – Cochrane Central Register of Controlled Trials <2016년 9월>, EBM 리뷰 – Cochrane 체계적인 리뷰 데이터베이스 <2005년 ~ 2016년 10월 26일>, EBM 리뷰 – 효과 리뷰 초록 데이터베이스 <2015년 1분기>, EBM 리뷰 - 건강 기술 평가 <2016년 3분기>, EBM 리뷰 – NHS 경제 평가 데이터베이스 <2015년 1분기>, Embase <1980~2016 43주>, Epub Ahead of Print, In-Process & Other Non-Indexed Citations, Ovid MEDLINE (R) Daily 및 Ovid MEDLINE(R) <1946년부터 현재까지>, PsycINFO <1967년부터 2016년 10월 3주차>
검색 전략:
-
1우울장애 전공/(40109)
-
2((우울증* 또는 우울증* 또는 우울증*) adj2 (중요 또는 장애* 또는 만성 또는 치료 저항성 또는 중증 또는 난치성 또는 지속성 또는 급성 또는 임상적 또는 단극성*)).ti,ab,kf. (221938)
-
삼불안 장애/(57341)
-
4((anxiet* adj3 Generali#ed) 또는 GAD).ti,ab,kf. (36896)
-
5또는/1–4(305251)
-
6인지치료/(80546)
-
7(((인지 또는 행동*) adj2 (치료* 또는 심리치료*)) 또는 인지 행동* 또는 CBT).ti,ab,kf. (141200)
-
8심리치료/(181148)
-
9(((대인 관계 또는 대인 관계) adj2 (치료* 또는 심리 치료*)) 또는 IPT).ti,ab,kf. (8935)
-
10(지지 형용사2(상담 또는 치료* 또는 심리치료*)).ti,ab,kf. (16864)
-
11또는/6–10(352063)
-
125와 11(28550)
-
13경제학/(269968)
-
14경제, 의학/ 또는 경제, 제약/ 또는 특급경제, 병원/ 또는 경제, 간호/ 또는 경제, 치과/ (769533)
-
15경제.fs. (388040)
-
16(경제성* 또는 가격 또는 가격 또는 가격 책정 또는 가격 책정 또는 할인* 또는 지출* 또는 예산* 또는 약리경제적* 또는 약리경제적*).tw. (849741)
-
17exp "비용 및 비용 분석"/ (550111)
-
18비용*.ti. (253441)
-
19비용 효율적*.tw. (272778)
-
20(비용* 조정2(유용* 또는 효능* 또는 이익* 또는 최소* 또는 분석* 또는 절약* 또는 추정* 또는 할당 또는 제어 또는 공유 또는 도구* 또는 기술*)).ab. (176474)
-
21모델, 경제/(157347)
-
22마르코프 체인/ 또는 몬테카를로 방법/ (67139)
-
23(결정 adj1 (트리* 또는 분석* 또는 모델*)).tw. (38698)
-
24(markov 또는 markow 또는 Monte Carlo).tw. (111289)
-
25질조정수명년/(31631)
-
26(QOLY 또는 QOLY 또는 HRQOL 또는 HRQOL 또는 QALY 또는 QALY 또는 QALE 또는 QALE).tw. (58119)
-
27((조정된 조정(품질 또는 수명)) 또는 (의향* 조정2 지불) 또는 민감도 분석*s).tw. (108223)
-
28또는/13–27(2507433)
-
2912, 28(2059)
-
30(코멘트 또는 사설 또는 편지 또는 의회).pt. (3085197)
-
3130이 아닌 29(2010)
-
32(청소년/또는 특급 아동/또는 특급 유아/) 만급 성인이 아님/ (3693427)
-
3332가 아닌 31(1887)
-
3433개를 영어로 제한합니다. [CDSR,DARE에서는 유효하지 않은 제한입니다. 기록이 유지되었습니다] (1758)
-
3534 페페즈(415) 사용
-
3629 사용 coch,cctr,clhta,dare (240)
-
3712 유즈클리드(35)
-
38또는/35–37 (690)
-
39주요우울증/ (155730)
-
40((우울증* 또는 우울증* 또는 우울증*) adj2 (중요 또는 장애* 또는 만성 또는 치료 저항성 또는 중증 또는 난치성 또는 지속성 또는 급성 또는 임상적 또는 단극성*)).tw,kw. (232451)
-
41범불안장애/ (10981)
-
42((anxiet* adj3 Generali#ed) 또는 GAD).tw,kw. (37814)
-
43또는/39–42(334608)
-
44인지 치료/또는 인지 행동 치료/(81402)
-
45(((인지 또는 행동*) adj2 (치료* 또는 심리치료*)) 또는 인지 행동* 또는 CBT).tw,kw. (151198)
-
46*심리치료/ (112510)
-
47심리치료/ 및 (심리치료 또는 심리치료*).tw,kw. (109980)
-
48(((대인 관계 또는 대인 관계) adj2 (치료* 또는 심리 치료*)) 또는 IPT).tw,kw. (9608)
-
49(지원 형용사2(상담 또는 치료* 또는 심리치료*)).tw,kw. (17515)
-
50또는/44–49(324083)
-
5143과 50(28057)
-
52경제학/(269968)
-
53보건경제학/ 또는 특급 약리경제학/ (221305)
-
54경제적 측면/ 또는 특급 경제적 평가/ (421523)
-
55(경제성* 또는 가격 또는 가격 또는 가격 책정 또는 가격 책정 또는 할인* 또는 지출* 또는 예산* 또는 약리경제적* 또는 약리경제적*).tw. (849741)
-
56exp “비용”/ (527901)
-
57비용*.ti. (253441)
-
58비용 효율적*.tw. (272778)
-
59(비용* 조정2(유용* 또는 효능* 또는 이익* 또는 최소* 또는 분석* 또는 절약* 또는 추정* 또는 할당 또는 제어 또는 공유 또는 도구* 또는 기술*)).ab. (176474)
-
60몬테카를로법/(53965)
-
61(결정 adj1 (트리* 또는 분석* 또는 모델*)).tw. (38698)
-
62(markov 또는 markow 또는 Monte Carlo).tw. (111289)
-
63질조정수명년/(31631)
-
64(QOLY 또는 QOLY 또는 HRQOL 또는 HRQOL 또는 QALY 또는 QALY 또는 QALE 또는 QALE).tw. (58119)
-
65((조정된 조정(품질 또는 수명)) 또는 (의향* 조정2 지불) 또는 민감도 분석*s).tw. (108223)
-
66또는/52–65(2108872)
-
6751 및 66(2224)
-
68논평/ 또는 사설/ 또는 편지/ 또는 회의 요약.pt. (5347471)
-
6968이 아닌 67(2117)
-
70특급 청소년/ 특급 성인 아님/ (1996249)
-
7170이 아닌 69 (2068)
-
7271개를 영어로 제한합니다. [CDSR,DARE에서는 유효하지 않은 제한입니다. 기록은 유지되었다] (1964)
-
7372 emez 사용 (653)
-
74주요우울증/ (155730)
-
75((우울증* 또는 우울증* 또는 우울증*) adj2 (중요 또는 장애* 또는 만성 또는 치료 저항성 또는 중증 또는 난치성 또는 지속성 또는 급성 또는 임상적 또는 단극성*)).ti,ab,id. (227896)
-
76범불안장애/ (10981)
-
77((anxiet* adj3 Generali#ed) 또는 GAD).ti,ab,id. (36942)
-
78또는/74–77(330338)
-
79인지 치료/또는 인지 행동 치료/(95840)
-
80(((인지 또는 행동*) adj2 (치료* 또는 심리치료*)) 또는 인지 행동* 또는 CBT).ti,ab,id. (144188)
-
81대인관계 심리치료/(1323)
-
82(((대인 관계 또는 대인 관계) adj2 (치료* 또는 심리 치료*)) 또는 IPT).ti,ab,id. (9151)
-
83지지적 심리치료/ (491)
-
84(지원 형용사2(상담 또는 치료* 또는 심리치료*)).ti,ab,id. (16932)
-
85또는/79–84(196531)
-
8678과 85(21425)
-
87경제/ 또는 경제/ (375609)
-
88약리경제학/ 또는 의료경제학/ (169786)
-
89(경제성* 또는 가격 또는 가격 또는 가격 책정 또는 가격 책정 또는 할인* 또는 지출* 또는 예산* 또는 약리경제적* 또는 약리경제적*).tw. (849741)
-
90exp "비용 및 비용 분석"/ (550111)
-
91비용*.ti. (253441)
-
92비용 효율적*.tw. (272778)
-
93(비용* 조정2(유용* 또는 효능* 또는 이익* 또는 최소* 또는 분석* 또는 절약* 또는 추정* 또는 할당 또는 제어 또는 공유 또는 도구* 또는 기술*)).ab. (176474)
-
94마르코프 체인/(15616)
-
95(결정 adj1 (트리* 또는 분석* 또는 모델*)).tw. (38698)
-
96(markov 또는 markow 또는 Monte Carlo).tw. (111289)
-
97(QOLY 또는 QOLY 또는 HRQOL 또는 HRQOL 또는 QALY 또는 QALY 또는 QALE 또는 QALE).tw. (58119)
-
98((조정된 조정(품질 또는 수명)) 또는 (의향* 조정2 지불) 또는 민감도 분석*s).tw. (108223)
-
99또는/87–98(1932041)
-
10086년과 99년(1246)
-
101(사설 또는 댓글 회신 또는 편지).dt. (167736)
-
102101이 아닌 100(1230)
-
103102를 영어로 제한합니다. [CDSR,DARE에서는 제한이 유효하지 않습니다. 기록이 유지되었습니다] (1171)
-
104103 psyb 사용(287)
-
10538, 73, 104 (1630)
-
106105를 yr=“2000 -Current”로 제한합니다. [제한은 DARE에서는 유효하지 않습니다. 기록이 유지되었습니다] (1509)
-
107106 페페즈(373) 사용
-
108106 에메즈 사용(613)
-
109106 psyb를 사용함(257)
-
110106 이용코치(20)
-
111106 사용cctr(198)
-
112106 감히 쓰다 (7)
-
113106화(7)
-
114106 사용클리드(34)
-
115106(1089)에서 중복 제거
-
116115 ppez,emez,psyb 사용(888)
-
117115 coch,cctr,dare,clhta,cleed(201)를 사용하세요.
EBSCO호스트 CINAHL
회색문학
검색일자 : 2016년 10월 31일
검색된 웹사이트: HTA Database Canadian Repository, Alberta Health Technologies Decision Process review, Canadian Agency for Drugs and Technologies in Health(CADTH), Institut national d'excellence en santé et en services sociaux(INESSS), Institute of Health Economics(IHE), McGill University Health Center 건강 기술 평가 부서, NICE(National Institute for Health and Care Excellence), AHRQ(Agency for Healthcare Research and Quality) 증거 기반 진료 센터, 호주 정부 의료 서비스 자문 위원회, Blue Cross Blue Shield 임상 효과 센터 , 메디케어 및 메디케이드 서비스 기술 평가 센터, 임상 및 경제 검토 연구소, 아일랜드 건강 정보 및 품질 기관 건강 기술 평가, 워싱턴 주 보건 기관 건강 기술 검토, 터프츠 비용 효율성 분석 레지스트리, ClinicalTrials.gov
사용된 키워드: 인지; CBT; 행동치료; 행동치료; 행동 상담; 행동 상담; 행동 상담; 행동 상담; 대인관계; IPT; 지지 요법; 지지 상담; 지지 상담; 심리치료
결과: 48
부록 10: 정보 편지
정보 편지
요약:
Health Quality Ontario(HQO)는 주요우울장애 및/또는 범불안장애가 있는 성인 환자를 위한 심리치료 치료 에 대한 공식 평가를 실시하여 의료 시스템에서 이러한 치료 옵션에 자금을 지원하는 방법을 더 잘 이해하고 있습니다. 이 평가의 중요한 부분은 치료를 위해 정신 요법을 사용했거나 사용하지 않았을 수 있는 이러한 장애로 고통받는(또는 고통받았을 수 있는) 환자 및 가족과 대화하는 것입니다. 우리의 목표는 주요우울장애 및/또는 범불안장애를 경험한 환자와 가족의 실제 경험 과 심리치료 치료에 관한 맥락을 조명하는 것입니다 .
나에게서 무엇이 필요합니까?
-
✓당신의 이야기를 공유하려는 의지
-
✓전화 또는 대면 인터뷰에 20~40분 정도 소요
-
✓오디오(비디오 아님)에 대한 인터뷰 녹음 허가
이 정보가 필요한 이유는 무엇입니까?
Health Quality Ontario(HQO)는 주요 우울 장애 및/또는 범불안 장애가 있는 성인 환자를 위한 인지 행동 치료, 대인 관계 치료 및 지지 요법의 효과와 안전성에 대한 건강 기술 평가를 실시하고 있습니다. 이용 가능한 최고의 증거로 뒷받침되는 건강 관리를 촉진하기 위한 HQO의 핵심 기능의 일환으로, 확립된 과학적 방법을 사용하여 진단 테스트, 의료 장비, 중재 및 수술 절차, 건강 관리 프로그램 및 의료 프로그램을 포함한 광범위한 건강 개입에 대한 증거를 분석합니다. 진료 모델. 이러한 분석은 환자 및 임상 전문가를 포함한 다양한 개인의 의견을 통해 정보를 얻고 보완될 수 있으며, 의료 개입에 대한 공공 자금 지원 여부에 대한 기본 권장 사항 역할을 합니다.
귀하가 공유하는 관점은 정신 건강 문제를 다루는 환자의 일상적인 현실과 치료 측면에서 그들이 직면하는 결정에 대한 맥락을 제공하는 데 도움이 될 것입니다. 이 프로젝트의 궁극적인 목표는 자금의 적절성에 관해 온타리오 보건 및 장기요양부에 조언을 제공하는 온타리오 보건 기술 평가 위원회에 권장 사항을 제공하는 것입니다.
귀하의 참여 내용
등록에 동의하시면 HQO 직원이 실시하는 인터뷰에 참여하라는 요청을 받게 됩니다. 인터뷰는 대략 20~40분 정도 진행될 예정입니다. 세션은 비공개 장소에서 진행되며 녹음될 예정입니다. 면접관은 귀하의 주요 우울 장애 및/또는 범불안 장애에 대한 귀하의 실제 경험과 온타리오 주에서의 심리 치료 치료에 대한 귀하의 관점에 대해 질문할 것입니다.
참여는 자발적입니다. 귀하는 인터뷰 전에 참여를 거부하거나, 질문에 대한 답변을 거부하거나, 철회할 수 있습니다. 탈퇴는 귀하가 받는 진료에 어떠한 영향도 미치지 않습니다.
기밀 유지
검토를 위해 수집된 모든 정보는 기밀로 유지되며 법률에서 요구하는 경우를 제외하고 개인 정보는 보호됩니다. 이 검토 결과는 공개되지만 식별 정보는 공개되거나 게시되지 않습니다. 귀하의 인터뷰 정보가 포함된 모든 기록은 안전하게 보관됩니다.
참여에 따른 위험:
참여에 따른 신체적 위험은 알려진 바 없습니다. 일부 참가자는 자신의 실제 경험에 대해 이야기한 후 불편함이나 불안을 경험할 수 있습니다. 이러한 경우에는 직원에게 문의하시기 바랍니다.
보건의 질 온타리오 직원:
부록 11: 동의 및 면책 양식
동의 및 면책 양식
이 양식은 서명하기 전에 다음 지침에 따라 읽고 작성해야 합니다.
-
1.본인, _____ _____은(는) 온타리오 보건 품질 위원회(온타리오 보건 품질 협의회)가 증거 기반 검토 개발을 알리는 데 다음을 사용하는 것을 허용합니다.
해당하는 상자를 모두 선택하세요.
-
ㅏ)___ 내 목소리 녹음
-
비)___ 인터뷰에서 표현한 내 의견의 인용 또는 요약
-
씨)___ 이름 및 연락처 정보
-
-
2.섹션 3에 따라 서명을 하기 전에 다음 단락을 읽어 보십시오.
-
ㅏ)이 양식에 따라 수집된 개인 정보는 이 양식에 설명된 목적으로 사용되며 다른 목적으로는 사용되지 않습니다. Health Quality Ontario(온타리오 보건 품질 위원회)는 귀하가 이러한 개인 정보를 자유롭고 자발적으로 제공했음을 인정합니다. 이러한 개인 정보 수집에 대해 질문이 있는 경우 다음으로 문의하십시오.
-
비)아래에 표시된 대로 이 양식에 서명함으로써 귀하는 Health Quality Ontario(온타리오 보건 품질 협의회)와 그 임원, 직원, 대리인 및 대표를 모든 청구, 요구, 비용, 소송, 소송 원인에서 면제하고 영원히 면제하는 데 동의합니다. 그리고 이 양식에 따라 또는 이 양식을 통해 수집하도록 승인된 정보, 녹음 및 이미지의 수집, 사용 및 공개와 관련하여 발생하거나 발생하는 모든 책임에 대해 설명합니다.
-
씨)아래 표시된 대로 이 양식에 서명함으로써 귀하는 이 양식에 따라 수집되도록 승인된 정보 및 기록의 사용에 대해 가질 수 있는 모든 권리를 영원히 포기하는 데 동의합니다. 귀하는 이후 모든 정보, 녹음 및 이미지가 온타리오 보건 품질 위원회(온타리오 보건 품질 위원회)의 독점 자산으로 유지된다는 점을 인정합니다.
-
-
삼.서명은 아래 제공된 적절한 공간에 부착되어야 합니다.
나는 이 양식을 작성한 후 읽었으며, 그 내용을 이해하고 준수할 것에 동의하며, 본인은 18세 이상입니다.
서명 _____
이름을 새기다 _____
날짜 _____
부록 12: 인터뷰 가이드
심리치료 HTA 인터뷰
소개
HQO 목적, HTA 프로세스 및 인터뷰 목적을 설명합니다. 정신 건강 상태(MDD 또는 GAD) 병력(일반에만 해당)
살았다 - 경험하다
일상적인 일과
정신 건강 상태가 삶의 질에 어떤 영향을 미치나요?
가족에게 어떤 영향을 미치나요?
치료법
다른 치료법 및 정신 건강 서비스 경험
치료법을 선택할 때 의사결정을 합니까? 어떤 치료법을 사용할지 결정할 때 잠재적인 이점과 위험을 비교하는 것이 어려웠습니까?
정신 건강 서비스에 관한 정보의 가용성 – 충분합니까? 정신 건강 서비스 기술.
약물요법
심리치료를 포함한 치료법 접근에 대한 장벽은 무엇입니까?
심리치료
심리치료 경험 – 유형, 그룹 v 개인 기대, 장벽, 이점/단점
온타리오주의 정신 건강 서비스 – 가장 큰 과제는 무엇입니까?
대조되는 감정(불안, 걱정) vs 논리? 이것이 위험과 부작용에 적용됩니까?
저자 기여
이 보고서는 Health Quality Ontario의 여러 분야 팀에 의해 개발되었습니다. 수석 임상 역학자는 Kristen McMartin, 수석 보건 경제학자는 Olga Gajic-Veljanoski, 공공 및 환자 참여 전문가는 David Wells, 의료 사서는 Caroline Higgins와 Melissa Walter였습니다.
주요 메시지
주요우울장애가 있는 사람들은 우울한 기분을 경험하고 활동에 대한 관심이나 즐거움의 상실을 경험합니다. 범불안장애가 있는 사람들은 지속적이고 과도하며 통제하기 어려운 걱정을 경험합니다. 종종 사람들은 두 가지 장애를 동시에 경험합니다. 주요우울장애와 범불안장애는 일, 교육, 사회적 상호작용에 부정적인 영향을 미치는 많은 증상을 유발합니다.
이러한 장애에 대한 치료는 약리학적 중재(약물)와 심리적 중재(대화 요법)로 구성됩니다. 주요우울장애와 범불안장애에 일반적으로 사용되는 세 가지 심리적 중재는 인지행동치료(CBT), 대인관계 치료, 지지치료입니다.
이 보고서의 목적은 주요우울장애 및/또는 범불안장애가 있는 성인의 치료를 위한 CBT, 대인관계 치료 및 지지 요법의 효과와 안전성을 평가하는 것이었습니다. 우리는 또한 구조화된 심리치료(CBT 또는 대인관계 치료)의 비용 효율성을 평가하고 공적으로 자금을 지원하는 구조화된 심리치료의 예산 영향을 계산했습니다. 그런 다음 주요 우울 장애 및/또는 범불안 장애가 있는 사람들을 인터뷰하여 이러한 장애에 대한 경험과 다양한 유형의 치료에 대해 알아보았습니다.
일반적인 치료와 비교하여 CBT, 대인관계 치료 또는 지지 요법을 통한 치료는 우울증 증상을 줄이고 치료 후 반응 또는 회복을 증가시키는 것으로 나타났습니다. 범불안장애가 있는 사람들의 경우 CBT 치료가 불안 증상을 줄이고, 결과를 개선하며, 삶의 질 평가를 향상시키는 것으로 밝혀졌습니다.
일반적인 진료와 비교할 때, 의사나 의사가 아닌 사람이 개인 또는 그룹 대면 치료로 제공하는 구조화된 심리치료를 통한 치료는 비용 대비 좋은 가치를 나타냅니다. 가장 저렴한 옵션은 의사가 아닌 사람이 제공하는 구조화된 그룹 심리치료이며, 이 치료로부터 가장 많은 혜택을 받을 수 있는 사람들을 위해 의사가 아닌 사람이나 의사가 제공하는 개별 심리치료를 선택적으로 사용합니다.
주요 우울 장애 및/또는 일반 불안 장애가 있는 사람들은 심리 치료에 대한 긍정적인 경험을 보고했지만 적시에 효과적인 심리 치료를 찾는 데 방해가 되는 많은 장벽도 보고했습니다. 우리와 대화를 나눈 사람들은 현재 받을 수 있는 것보다 자신이 받는 심리치료 유형을 더 자유롭게 선택할 수 있기를 원한다고 말했습니다.
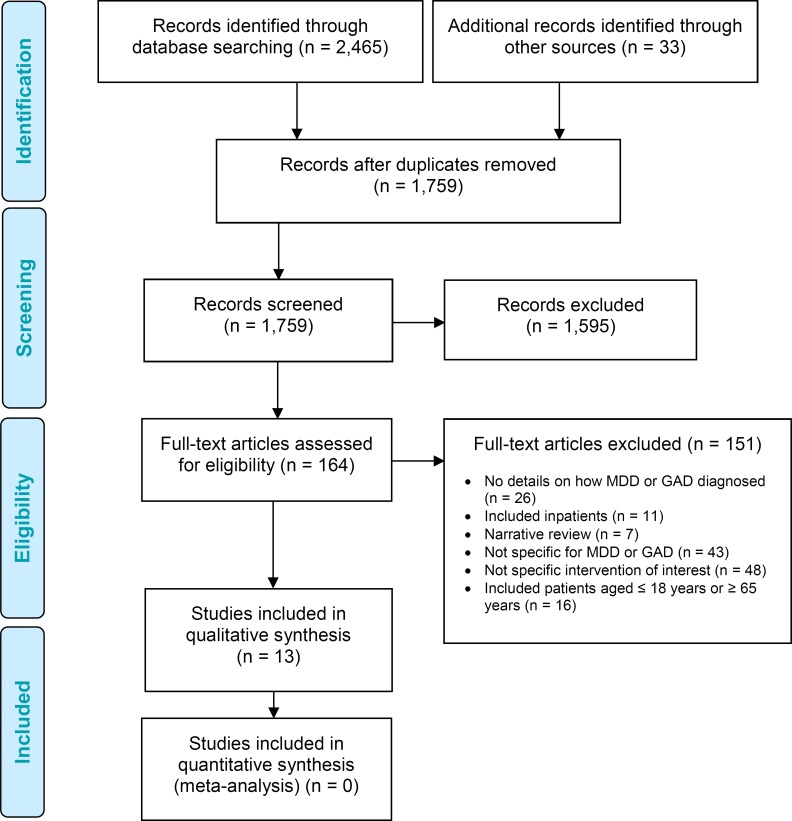
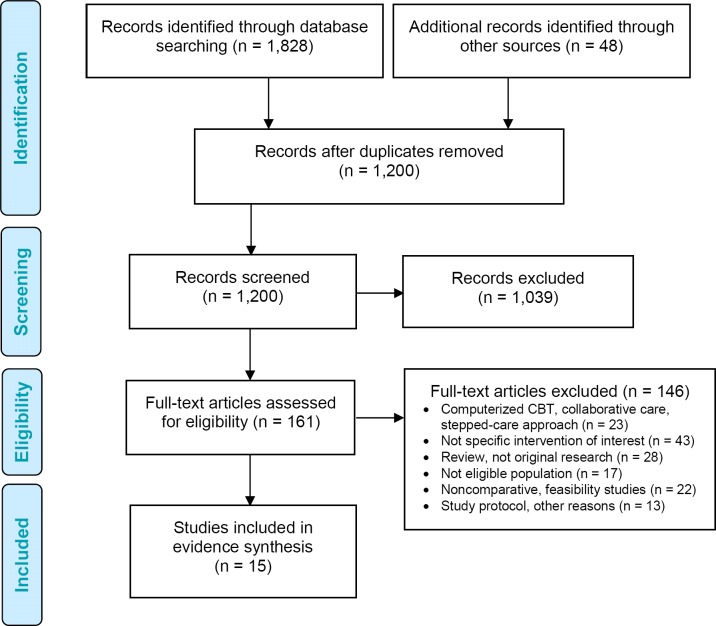
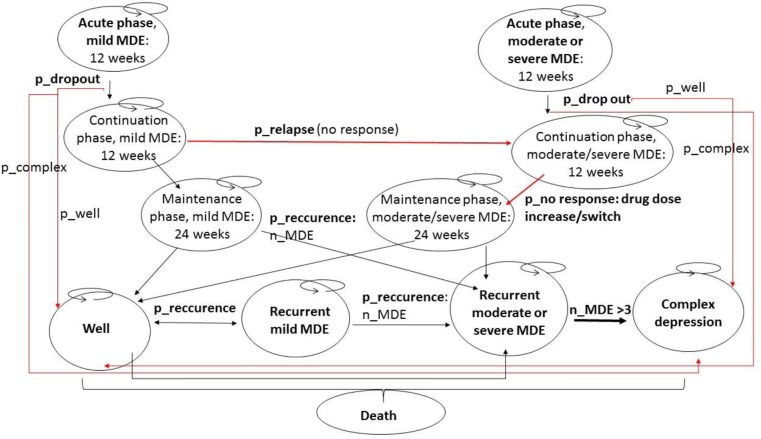
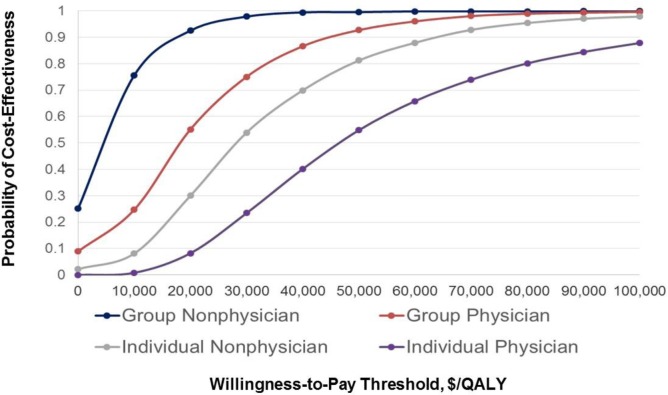
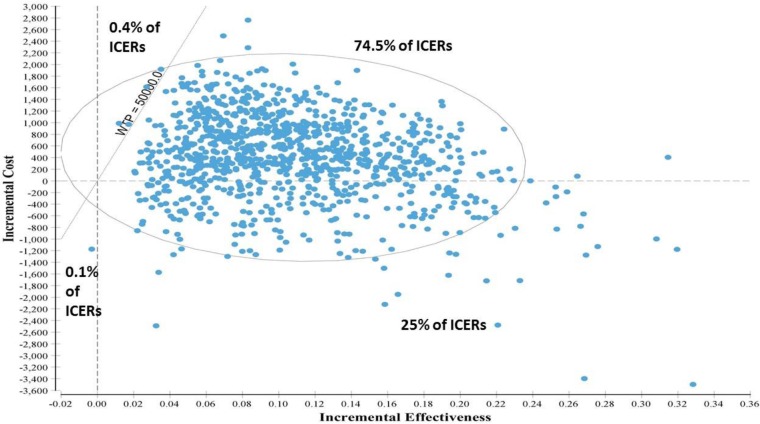
 .25% 포비돈-요오드를 이용한 수술 중 표면 세척을 통한 백내장 수술
.25% 포비돈-요오드를 이용한 수술 중 표면 세척을 통한 백내장 수술
 청소년의 우울 증상 및 우울증 발병에 대한 대상 그룹 및 도서치...
청소년의 우울 증상 및 우울증 발병에 대한 대상 그룹 및 도서치...